Reports
Bahnbrechende Erkenntnisse bei saisonaler Grippe wappnen die Welt für die nächste Pandemie
This report is based on medical evidence presented at sanctioned medical congress, from peer reviewed literature or opinion provided by a qualified healthcare practitioner. The consumption of the information contained within this report is intended for qualified Canadian healthcare practitioners only.
MEDICAL FRONTIERS - Options X for the Control of Influenza (ISIRV 2019)
Singapur / 28. August – 1. September 2019
Singapur – „Dass es eine nächste Grippepandemie geben wird“, steht laut der Globalen Influenzastrategie 2019–2030 der Weltgesundheitsorganisation (WHO) völlig außer Frage. Obwohl in den letzten sieben Jahrzehnten in der Grippeforschung Fortschritte erzielt wurden, bleibt es weiterhin sehr schwierig, diese schwere Gefährdung der weltweiten Gesundheit zu verhindern. Options X, die weltgrößte Grippekonferenz, bot eine einzigartige Plattform für die disziplinübergreifende Zusammenarbeit, von der die Vernetzung bei der Erforschung von saisonaler und pandemischer Grippe profitierte. Wiederholt wurde betont, dass exzellente wissenschaftliche Erkenntnisse zur saisonalen Grippe eine solide Basis bilden, um auf eine Pandemie vorbereitet zu sein. Im Fokus der Konferenz standen neben Impfstoffen auch die dringende Notwendigkeit, deren Effektivität zu optimieren, die Produktion zu beschleunigen, den Einsatz zu steigern sowie Optionen für gefährdete Personen zu erweitern. Aktuelle Themen wurden in über 50 Präsentationen und Postern behandelt und umfassten eine Datenflut zur Leistungsfähigkeit von nicht eibasierten Impfstoffen sowie beruhigende neue klinische Daten zu fortschrittlichen Ansätzen wie adjuvantierten oder hochdosierten Vakzinen.
Redaktionsleiterin Medizin: Dr. Léna Coïc, Montreal, Quebec
„In vielen Teilen der Welt werden Impfstoffe gegen saisonale Grippe nicht als großes Problem gesehen … bei einer Pandemie ist das anders“, sagte Dr. Martin Friede von der WHO in seiner Eröffnungsrede. „Auf eine pandemische Grippe vorbereitet zu sein, ist ohne eine gute Vorbereitung auf saisonale Risiken jedoch fast unmöglich.“ Der Optimierung gebräuchlicher Grippeimpfstoffe käme dabei einer Schlüsselrolle zu, sagte er unter Berufung auf die Globale Influenzastrategie 2019–30 der WHO, in der ein besserer, breiterer und längerer Schutz und kürzere Produktionszeiten gefordert werden. „Warum erreichen wir immer noch nur 50 Prozent [Wirksamkeit], weshalb die kurze Dauer?“, fragte Dr. Friede.
Das falsche Dilemma zwischen saison- und pandemiebezogenen Anstrengungen wurde auch von Prof. Kanta Subbarao, Leiterin des Peter Doherty Institute for Infection and Immunity in Australien, thematisiert. „Wir dürfen nicht vergessen, dass eine schwere Epidemie ebenso folgenschwer sein kann, wie eine Pandemie“, sagte sie mit Blick auf die Grippesaison 2017–18, die zu „nahezu ebenso vielen grippeähnlichen Erkrankungen führte, wie die [H1N1] Pandemie 2009.“
Dr. Dan Jernigan vom U.S. Zentrum für Gesundheitskontrolle (CDC) ermutigte die Hersteller, weiter in neue Impftechnologien zu investieren. Ihm zufolge könnte eine um 5 % verbesserte Impfstoffeffektivität in den USA 1 Mio. Erkrankungen und 25 000 Klinikaufenthalte verhindern (siehe Abb. 1). „Dies sind beträchtliche Krankheitsziffern, die sich bei einem eher moderaten Anstieg der Impfstoffeffektivität verhindern lassen.“
Abb. 1
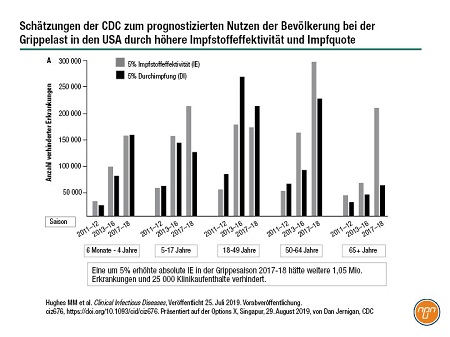
Neue Schritte in der Impftechnologie waren ein Schwerpunkt der Konferenz. In über 40 Präsentationen und Postern wurden nicht eibasierte Ansätze wie zellbasierte oder rekombinante Vakzine untersucht, ebenso die Verwendung von adjuvantierten und hochdosierten Formulierungen zur Förderung der Impfstoffeffektivität bei gefährdeten Bevölkerungsgruppen. Einige Forscherteams präsentierten neue Ansätze zur Optimierung des Einsatzes von Impfstoffen.
Nicht eibasierte Impfstoffe
„Das Ei hat sich bestens bewährt, aber nun ist es an der Zeit, zu einer anderen sicheren und effektiven Alternative überzugehen“, so Dr. Catherine Moore, klinisch-wissenschaftliche Beraterin für Public Health Wales, GB (siehe F&A).
Der erste, von der FDA 2017 zugelassene zellbasierte Impfstoff war gegen H3N2 gerichtet. Im Jahr 2019 waren dann zellbasierte Impfstoffe gegen alle vier Stämme verfügbar und in mehreren Ländern zugelassen. Es verwundert nicht, dass der Vergleich von zell- und eibasierten Umgebungen ein beliebtes Diskussionsthema war.
Ein Poster behandelte die serologische Reaktion auf den Stamm H3N2 A/Hong Kong/4801/2014 (HK 14) nach Immunisierung von 244 Kindern in Gambia. Dr. Ruthiran Kugathasan, Imperial College London, et al. fanden heraus, dass in der Nasenschleimhaut verzeichnete IgA-Antworten auf Viren aus Zellkulturen gleich oder größer ausfallen als bei eiadaptiertem HK14. Sie schlossen daraus, dass „angesichts der im Serum und in der Schleimhaut beobachteten Muster der Antikörperreaktionen weitere Daten zur Effektivität von A(H3N2) bei kleinen Kindern benötigt werden, die attenuierten Lebendimpfstoff erhalten.“
Um den Blick zu erweitern, stellte ein Team von Seqirus unter Leitung von Dr. Sankarasubramanian Rajaram ein aktualisiertes Poster zu einer retrospektiven Analyse öffentlich verfügbarer Daten aus dem Worldwide Influenza Centre, London, für die Grippesaisonen 2013–18 bereit. Die Gruppe hatte zuvor Daten veröffentlicht, die belegten, dass das zirkulierende H3N2 den zellbasierten Referenzviren antigenetisch ähnlicher war als den eibasierten. In dem jetzt gezeigten Poster wurden die Stämme der Zelllinien B/Victoria (BVic) und B/Yamagata (BYam) betrachtet. Nachdem BVic-Viren den H3N2-Stämmen sehr ähnlich sind, war das zirkulierende Bvic den zellbasierten Stämmen wie erwartet antigenetisch ähnlicher als den eibasierten. Ein weniger klar erkennbares Muster war bei BYam zu sehen.
Mehrere Poster zeigten Daten zur Auswirkung von zellbasierten Vakzinen im Versorgungsalltag. Van Hung Nguyen, VHN Consulting Inc., untersuchte zusammen mit Klinikern in GB und Spanien das Kosten-Nutzen-Verhältnis von zell- vs. eibasierten quadrivalenten Grippeimpfstoffen (QIVc und QIVe) in der Saison 2017–18. Zellbasierte Vakzine waren kostengünstiger und senkten die Krankheitslast in beiden Ländern. So kann QIVc bei Erwachsenen in GB „im Schnitt zu einer Reduzierung von 158 300 symptomatischen Grippefällen, 18 300 ambulanten Untersuchungen, 410 Klinikaufenthalten und 66 Todesfällen führen.“ Für Kanada führten Van Hung Nguyen et al. mit Daten der Saisonen 2011–18 eine Modellierung einer Impfstoffeffektivität durch. Deren Vorhersage lautete, dass QIVc am Beispiel Kanada bei Kindern, Erwachsenen und über 65-Jährigen um 18%, 26% bzw. 10% effektiver sein würde. Beide Studien wurden von Seqirus gesponsert.
Präsentationen zu rekombinanten Vakzinen gegen saisonale Grippe basierten weitgehend auf aktuellen Daten zu Immunantworten. So präsentierte der US-Entwickler Novavax Resultate für sieben unterschiedliche Testformulierungen rekombinanter Saponin-adjuvantierter (Matrix-M1) quadrivalenter saisonaler Impfstoffe auf Basis von Nanopartikeln aus Hämagglutinin (qNIV). Am 28. Tag enthielten drei der rekombinanten Vakzine von Novavax 17–48% höhere HA-Titer als Fluzone.
Produktionsgeschwindigkeit
„Die Produktionsgeschwindigkeit spricht für zellbasierte Impfstoffe, insbesondere bei einer Pandemie“, sagte
Prof. Subbarao in ihrem Leitvortrag. Sie nannte die eibasierte Produktion „eine große logistische Herausforderung“ und erinnerte das Publikum daran, dass 95% der derzeit zugelassenen Impfstoffe eibasiert sind.
Prof. Steven Riley und das Team vom Imperial College, London, wiesen mit einem Poster darauf hin, dass „man bei der existierenden Technologie und Produktionskapazität nach einer Vorlaufzeit von 180 Tagen einen Ausstoß von 400 Mio. Dosen erwartet.“ Das Imperial College Team modellierte eine mittelschwere Grippepandemie und errechnete, dass etwa 400 000 Todesfälle verhindert werden könnten, wenn diese Verzögerung von 180 auf 90 Tage verkürzt würde, bzw. mehr als 600 000 Todesfälle, wenn die Produktion innerhalb von 7 Tagen anlaufen würde.
Mehrere Wissenschaftler teilten Aktuelles zur Beschleunigung der zellbasierten Impfstoffproduktion mit. Mit einem Poster lieferte Seqirus aktuelle Informationen zum groß und auf hohen Durchsatz angelegten Madine-Darby-Canine-Kidney-(MDCK-)zellbasierten System des Unternehmens und zur Rangliste beim Hämagglutinin-HA-Ertrag für jedes der wichtigsten Grippeviren. Bisher waren B-Stämme die ertragreichsten, gefolgt von H3N2- und (den geringsten) H1N1-Stämmen. Dr. Tsai-Chuang Weng, National Institute of Infectious Diseases and Vaccinology in Taiwan, präsentierte ein Poster zur gesteigerten Produktivität von Vakzinen auf MDCK-Zellbasis unter Verwendung einer suspendierten Zelllinie. Im Fokus des Teams in Taiwan steht nun die Skalierbarkeit der Technologie, da die höchsten HA-Titer von H7N9 sanken, als der Prozess von einem 5-l- auf einen 50-l-Bioreaktor umgestellt wurde.
Grippeimpfstoffe für gefährdete Bevölkerungsgruppen
„Ältere Erwachsene tragen eine unverhältnismäßig hohe Grippelast“, sagte Dr. Melissa Andrew, Privatdozentin für geriatrische Medizin an der Dalhousie University, Kanada, bei einer Podiumspräsentation. Sie stellte Daten aus dem kanadischen Netzwerk Serious Outcomes Surveillance (SOS) vor und sagte: „Dieses Netzwerk hat sich die Messung des Impferfolgs bei älteren Erwachsenen zum Ziel gesetzt.“ In der Grippesaison 2017–18 betrafen 76% aller stationären Grippefälle in Kanada Menschen über 65. Ihr zufolge nimmt der Impfschutz jedoch eher aufgrund von Gebrechlichkeit als wegen zunehmendem Alter an sich ab. Grippebedingte Klinikaufenthalte lösen bei vielen älteren Erwachsenen einen drastischen Funktionsabbau aus, von dem 5% nie mehr genesen. Einige Länder, darunter Kanada und Australien, machen älteren Menschen hochdosierte oder adjuvantierte trivalente Grippeimpfstoffe (aTIV) zugänglich. Adjuvantierte oder hochdosierte Vakzine wurden in 30 Postern und Präsentationen behandelt und stießen auf hohes Interesse.
So wurden brandaktuelle Ergebnisse einer großen, prospektiven multizentrischen Wirksamkeitsstudie mit einem quadrivalenten MF59-adjuvantierten Impfstoffkandidaten (aQIV) präsentiert, die in zwei aufeinander folgenden Grippesaisonen in 12 Ländern durchgeführt wurde: 2016–2017 in der nördlichen und 2017 in der südlichen Hemisphäre. Die Studie, in die 6 790 Erwachsene über 65 Jahren eingeschlossen waren, verglich das aQIV von Seqirus mit einem nicht gegen Grippe gerichteten Impfstoff (Boostrix) zum Schutz gegen jede Form von mittels PCR bestätigte Grippe. Erkrankungsfälle wurden anhand unterschiedlicher Definitionen für influenzähnliche Erkrankungen [ILI] ermittelt. Die im Protokoll festgelegte ILI Definition zeigte eine Impfstoffeffektivität um 20% – ein nicht signifikantes Ergebnis. Wurden jedoch höhere Fieberwerte zugrundegelegt (CDC- und WHO-Definition) stieg die Wirksamkeit auf 51% und erreichte damit statistische Signifikanz (siehe Tabelle 1). Dr. Jonathan Edelman betonte, dass diese Wirksamkeitsergebnisse trotz des Mismatches von 93% in der H3N2-Saison erreicht wurden.
Tabelle 1.
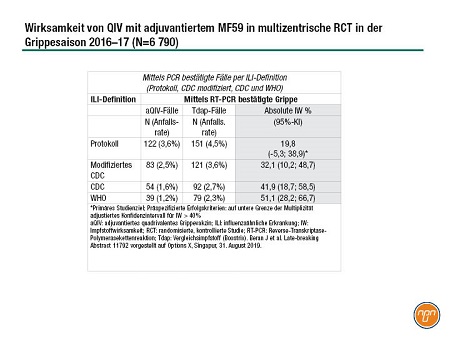
Andere Head-to-Head-Studien umfassten zwei retrospektive Analysen von Krankenversicherungsdaten aus den USA, in denen Fluzone High-Dose [HD], Fluad [aTIV] und QIV verglichen wurden. Die erste Studie von Sanofi Pasteur, die einen 12%igen Rückgang aller Klinikaufenthalte aufgrund von Atemwegserkrankungen zugunsten von HD gegenüber aTIV belegte, löste eine lebhafte Debatte über die angewandte Methodik aus. Die zweite Studienreihe von Seqirus wurde mit Methoden durchgeführt, die mit jüngsten CDC-Studien zur Effektivität von Influzenzaimpfstoffen in Datensätzen amerikanischer Krankenversicherungen übereinstimmten. In diesen Analysen war aTIV bei der Reduzierung von grippebedingten Arztbesuchen um 36,3% bzw. 16,6% effektiver als QIV bzw. HD. Bei der Reduzierung von grippebedingten Klinikaufenthalten und Besuchen in der Notfallambulanz war aTIV um 8,6% effektiver als QIV; im Vergleich zu HD gab es keinen Unterschied. In Hinblick auf Klinikaufenthalte infolge von Atemwegs- oder Herz-Kreislauf-Erkrankungen verhinderte aTIV weitere Klinikaufenthalte effektiver als QIV (4,0%) und HD (2,4%). Keine statistischen Unterschiede gab es zwischen aTIV und HD bei der Reduzierung anderer schwerwiegender kardiovaskulärer Ereignisse oder der Klinikaufenthalte insgesamt.
Seqirus präsentierte ein Poster zu einer doppelblinden RCT der Phase III, in der sein Impfstoffkandidat aQIV mit seinem in den USA zugelassenen aTIV bei 1 778 Studienteilnehmern über 65 Jahren verglichen wurde. Die Studie ergab, dass der Zusatz des zweiten B-Stamms im aQIV die Immunoseneszenz-Antwort gegenüber den anderen Stämmen nicht beeinträchtigte.
Andere Prüfer zeigten Poster zum Vergleich der Immunogenität adjuvantierter und nichtadjuvantierter Impfstoffe. Athena Pui Yee Li et al., University of Hong Kong, verglichen inaktivierten Grippeimpfstoff (IIV) in Standarddosis, MF59-adjuvantierte, hochdosierte HA und rekombinante-HA- Impfstoffe bei älteren Erwachsenen in Hongkong. Dieses Team fand heraus, dass die Antikörper des adjuvantierten Impfstoffs trotz ähnlicher HA-Titer der vier Impfstoffe mit größerer Avidität ans Ziel gebunden wurden und sie höhere Spiegel hochavider Antikörper induzierten. „Also unterscheiden sich die Antikörperspiegel nicht unbedingt, aber der adjuvantierte Impfstoff verfügt über hochwertigere Antikörper, die stärker an sein Ziel binden können“, erklärte Pui Yee Lee. Zudem korrelierten die Spiegel der follikulären T-Helferzellen gut mit Antikörperreaktionen in dem adjuvantierten und hochdosierten, aber nicht dem standarddosierten Impfstoff. „Anscheinend können hochdosierte und adjuvantierte Vakzine Immunoseneszenz überwinden“, folgerte Pui Yee Lee.
Prof. Robert Booy, National Centre for Immunisation Research and Surveillance (NCIRS), Australien, erinnerte in einem von GSK gesponserten Symposium daran, dass Kinder in der Grippesaison ebenfalls gefährdet sind. Im Gegensatz zu anderen Infektionen betrifft die Hälfte aller Grippeinfektionen bei Kindern unter fünf Jahren Kinder, die ansonsten gesund sind. In dieser Gruppe verläuft jeder achte Klinikaufenthalt tödlich. Bei derselben Veranstaltung präsentierte Dr. Halima Tahrat Ergebnisse der Phase-III-Studie zum quadrivalenten, inaktivierten Grippeimpfstoff (D-QIV) von GSK, der an 12 018 Kindern im Alter von 6–35 Monaten getestet wurde. Erste Ergebnisse hierzu lagen letztes Jahr vor. Die Impfstoffwirksamkeit betrug 50% für jeden Grippetyp und 63% für mittelschwer bis schwer verlaufende Grippe.
Seqirus präsentierte aktualisierte Daten zur pädiatrischen Zulassungsstudie seines aQIV vs. Fluzone. Zur Untersuchung der Effektivität einer Auffrischungsimpfung mit aQIV wurden 1 208 Kinder aus der ersten Studie im nächsten Jahr erneut geimpft. „Es hat sich gezeigt, dass mit MF59 adjuvantierter Impfstoff zur Auffrischung verwendet werden kann und er besser ist als nichtadjuvantierter Impfstoff“, sagte Prof. Timo Vesikari, University of Tampere, Finnland. „Die Ergebnisse sprechen für die Verwendung eines quadrivalenten adjuvantierten Impfstoffs zur jährlichen Impfung kleiner Kinder.“
Fragen und Antworten (F&A)
Fragen und Antworten mit Dr. Catherine Moore, medizinisch-wissenschaftliche Beraterin, Public Health Wales, GB, und Dr. Nusrat Homaira, Lehrbeauftragte und Atemwegsepidemiologin, University of New South Wales, Australien.
F: Eine anhaltende Gendrift sowohl bei H1N1 als auch bei H3N2 ist in menschlichen Populationen normal. Warum gibt es Bedenken rund um die eibasierte Mutagenese?
Dr. Catherine Moore: Wir haben es mit einem hausgemachten Mismatch zu tun. Im Prinzip nimmt man ein menschliches Virus, das sich beim Menschen entwickelt hat, und inokuliert es zur Vermehrung in ein aviäres System. Man hofft, dass es die Antigenbindungsstelle dabei nicht beeinträchtigt. Jedoch sehen wir jetzt Veränderungen an der Antigenstelle, speziell bei H3N2.
F: Welche klinischen Folgen ergeben sich daraus?
Dr. Catherine Moore:Die Daten zur Impfstoffeffektivität sind recht enttäuschend; im Grunde blieb die Wirksamkeit für H3N2 in den vergangenen Saisonen komplett aus.
F: Was haben Sie gedacht, als Sie die ersten Daten zu zellbasierten Vakzinen gesehen haben?
Dr. Catherine Moore: Zellbasiert ist der Impfstoffstamm in seiner Immunantwort dem zirkulierenden Strang sehr viel ähnlicher. Das gibt Anlass zur Hoffnung.
F: Warum haben Sie eine Studie zur Durchimpfung bei Kindern durchgeführt?
Dr. Nusrat Homaira: Die Anzahl grippebedingter Klinikaufenthalte von Kindern mit chronischen Lungenerkrankungen ist viermal höher als bei Kindern ohne Lungenproblematik. Noch liegt die Durchimpfquote in dieser Gruppe lediglich bei 30 bis 40%, dies, obwohl Australien ein Industrieland ist, wo die Impfung empfohlen wird und kostenfrei ist.
F: Welche Hürden gab es bei der Durchimpfung bei diesen Hochrisiko-Kindern?
Dr. Nusrat Homaira: Wenn Kinder in der Grippesaison in die Klinik kommen, wird der Impfstoff angeboten. Außerhalb der Grippesaison gibt das Personal lediglich eine Impfempfehlung ab. Eltern erhalten während der Grippesaison keine systematische Erinnerung.
F: Was haben Sie veranlasst und was waren das Ergebnis Ihrer Pilotstudie?
Dr. Nusrat Homaira: Wir haben die Interventionsgruppe [n=23] mit automatisierten, personalisierten Textnachrichten (SMS) zur Impfung ermutigt. Die Kontrollgruppe [n=23] bekam keine Erinnerungen. Dieses Pilotprojekt war nicht gepowert, um einen signifikanten Unterschied zu zeigen, aber die Differenz bei der Durchimpfung lag bei 61% gegenüber 91% – ein absoluter Anstieg um 30%. Wir hatten zwar mit einer Zunahme gerechnet, aber nicht in dieser Größenordnung.
F: Wie kann sich das auf die Praxis auswirken?
Dr. Nusrat Homaira: Wir folgerten, dass sich dies leicht im Versorgungsalltag einbauen lässt, insbesondere in Ländern mit hohem Einkommen und Fachkliniken. Mit Smartphone-Technologie sollte dies überall möglich sein. Es war sehr kostengünstig. Zwei SMS pro Monat über fünf Monate kosten nur 800 AU$; dazu kommen 40–50 AU$ pro Kind für den Impfstoff. Dem gegenüber stehen 9.000–10.000 AU$ für einen Klinikaufenthalt.