Comptes rendus
Les agents biologiques oraux suscitent de l’intérêt dans la polyarthrite rhumatoïde, leur innocuité étant maintenant presque aussi bien étayée que leur efficacité
Le présent compte rendu est fondé sur des données médicales présentées lors d'un congrès de médecine reconnu ou publiées dans une revue avec comité de lecture ou dans un commentaire signé par un professionnel de la santé reconnu. La matière abordée dans ce compte rendu s'adresse uniquement aux professionnels de la santé reconnus du Canada.
FRONTIÈRES MÉDICALES - Congrès européen annuel de rhumatologie 2012 (EULAR)
Berlin, Allemagne / 6-9 juin 2012
Berlin - La possibilité de cibler des étapes de la cascade inflammatoire à l’aide d’agents biologiques oraux plutôt qu’injectables dans la polyarthrite rhumatoïde (PR) demeure bien réelle, à en juger par des études sur des agents au mode d’action distinct qui ont fait l’objet de communications au congrès. Les deux cibles les plus prometteuses des agents micromoléculaires sont à ce jour la voie des Janus kinases (JAK) et celle de la Spleen tyrosine kinase (Syk). L’inhibition de chacune est associée à une diminution significative de l’activité de la PR. Cela dit, ces immunomodulateurs et tous les autres, y compris les inhibiteurs du facteur de nécrose tumorale (TNF) – premiers agents ciblés utilisés dans la PR et toujours les plus utilisés – suscitent des craintes en raison d’une éventuelle augmentation du risque d’infection et de cancer. Ce risque s’est toutefois révélé faible et acceptable dans le cas des anti-TNF. Si les agents oraux offrent une innocuité comparable à celle des anti-TNF et d’autres agents biologiques injectables, ils seraient sans doute nettement avantageux sur les plans de la commodité et de l’acceptation.
Rédactrice médicale adjointe : Dre Julie Frère, Montréal, Québec
Voies permettant d’atténuer l’activité de la maladie
Des études présentées au congrès ont généré d’autres données encourageantes sur l’efficacité et l’innocuité des agents ciblés oraux. De nouvelles données ont été présentées sur divers agents, dont le tofacitinib, inhibiteur de janus kinases (JAK) qui a été amplement étudié; le GLPG0634, autre inhibiteur de JAK qui fait actuellement l’objet d’essais de phase II; et le fostamatinib, inhibiteur de la voie des spleen tyrosine kinases (Syk). Il n’y a maintenant plus l’ombre d’un doute : ces agents peuvent atténuer substantiellement l’activité de la polyarthrite rhumatoïde (PR). Mais – et c’est là un point clé – on se demande si ces agents sont aussi sûrs et efficaces que les agents biologiques injectables. Pour en avoir le cœur net, nous devrons évaluer chaque agent individuellement, mais les données émanant d’études de prolongation sur les agents oraux les mieux étudiés sont rassurantes.
À en juger par les données recueillies à ce jour, «les nouveaux inhibiteurs de kinases actifs par voie orale auront bientôt un impact sur les stratégies de traitement dans la PR», estime le Pr Iain B. McInnes, University of Glasgow, Royaume-Uni. S’il est encore trop tôt pour déterminer en quoi les agents ciblés oraux se comparent aux autres options quant à l’innocuité, à l’efficacité et au coût, le chercheur croit qu’ils auront leur utilité dans le traitement de la PR, surtout si leur efficacité est comparable à celles des agents biologiques injectables.
Données sur l’efficacité
Sur la foi des données dont on dispose pour l’instant, leur efficacité serait effectivement comparable à celle des agents biologiques injectables. On a présenté au congrès les résultats cliniques d’un essai de phase III mené à double insu avec randomisation qui comportait un groupe parallèle sous adalimumab. Dans cette étude, 513 patients dont la réponse au méthotrexate (MTX) – agent de rémission (DMARD) non biologique – était insuffisante ont été randomisés de façon à recevoir par voie orale du tofacitinib à raison de 5 mg 2 fois/jour ou de 10 mg 2 fois/jour, ou un placebo. En parallèle, 204 patients ont commencé à recevoir en même temps 40 mg d’adalimumab (par injection) toutes les 2 semaines.
«Par rapport aux valeurs initiales, le score des huit rubriques du questionnaire SF-36 [Short-Form 36] sur la qualité de vie était significativement meilleur sous tofacitinib à 10 mg 2 fois/jour que sous placebo et numériquement plus élevé que sous adalimumab à 3 mois, avant que les non-répondeurs changent de traitement», souligne le Pr Ronald F. van Vollenhoven, Institut Karolinska, Stockholm, Suède. Toujours à 3 mois, lorsque les non-répondeurs sont passés au tofacitinib, les différences se sont rapidement atténuées, mais on observait encore un avantage significatif à 6 mois (p<0,05) en faveur des patients qui avaient reçu du tofacitinib dès le départ (Figure 1).
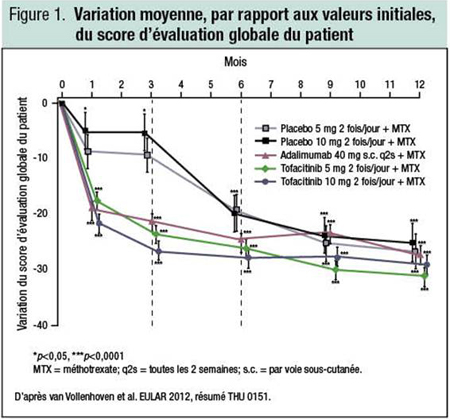
Le tofacitinib a fait l’objet de cinq études de phase III multicentriques avec placebo dans la PR, mais c’était la première fois qu’on le comparait directement – quoique sans randomisation – avec un anti-TNF. Tous les sujets de l’étude ont continué de prendre du MTX et tout autre DMARD non biologique qu’ils recevaient à une dose stable, comme des anti-inflammatoires non stéroïdiens (AINS), des opiacés et/ou des corticostéroïdes oraux à faible dose.
À 3 mois, la proportion de patients ayant rapporté un soulagement de leurs symptômes s’élevait à 36 % dans le groupe placebo, à 64 % dans le groupe adalimumab, à 68 % dans le groupe tofacitinib à 10 mg et à 70 % dans le groupe tofacitinib à 5 mg. Toujours à 3 mois, les patients sous placebo qui n’avaient pas obtenu de réponse ACR20 (amélioration de 20 % selon les critères de l’American College of Rheumatology) passaient au tofacitinib. À 12 mois, selon les scores sur plusieurs échelles d’évaluation de la qualité de vie, y compris la capacité fonctionnelle physique, on observait encore un avantage numérique en faveur du tofacitinib prescrit d’emblée, peu importe la dose, par rapport au placebo ou à l’adalimumab.
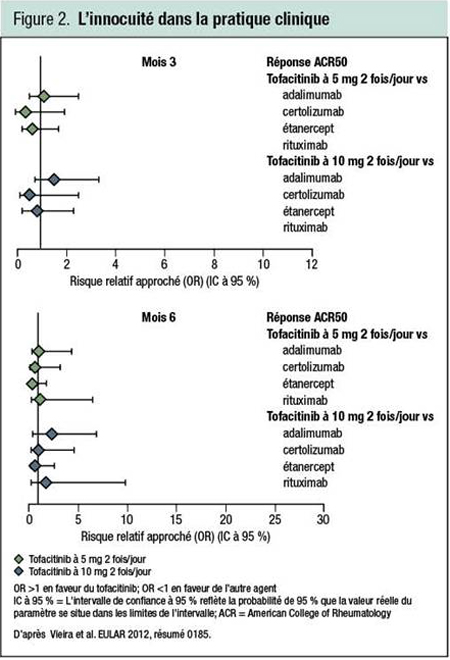
Selon une méta-analyse indirecte regroupant 32 études avec placebo qui a été présentée au congrès, l’efficacité du tofacitinib serait comparable à celle des agents biologiques injectables. Outre les études sur le tofacitinib, cette méta-analyse comportait des études sur des anti-TNF comme l’adalimumab, le certolizumab et l’étanercept et des agents biologiques autres que des anti-TNF, comme l’abatacept et le rituximab. Toutes les études regroupaient des patients dont la maladie n’était pas bien maîtrisée par le MTX ou d’autres DMARD. Les agents ont été comparés sur le plan du risque relatif approché (OR) d’obtention d’une réponse ACR20, ACR50 et ACR70. Comme c’est le cas pour la réponse ACR50 (Figure 2), la proportion de patients atteignant une réponse ACR20, ACR50 et ACR70 était semblable à 3 et à 6 mois, peu importe le traitement ciblé.
«Qu’il ait été évalué en monothérapie ou en association avec le MTX, le tofacitinib a généré des réponses comparables aux réponses observées avec les anti-TNF actuels. Il s’est en outre révélé au moins aussi efficace que d’autres agents biologiques comme l’abatacept et le rituximab», précise la Dre Maria Cecilia Vieira, MAP Consultancy, Boston, Massachusetts. Ce type d’analyse ne remplace pas une comparaison directe étant donné l’impact éventuel de facteurs tels que la dose initiale de MTX et la sévérité de la maladie, prévient-elle, mais les données étayent une activité marquée du tofacitinib. Elle signale par ailleurs que «les taux d’abandons motivés par des effets indésirables [EI] étaient comparables».
Les données toujours plus nombreuses sur l’efficacité des inhibiteurs de JAK – non seulement le tofacitinib, mais aussi le ruxolitinib, le baricitinib et le GLPG0634 – montrent sans l’ombre d’un doute que la voie des JAK constitue une cible appropriée dans le traitement de la PR, mais leur innocuité devra être établie pour qu’ils franchissent les étapes subséquentes.
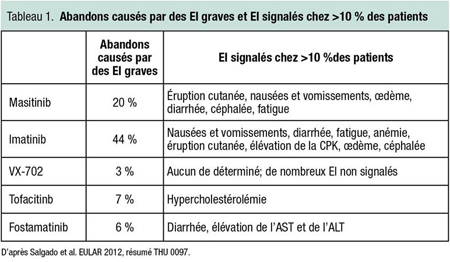
On a présenté au congrès une revue systématique de la littérature sur l’innocuité des inhibiteurs de protéines kinases dans la PR, y compris les inhibiteurs de JAK, les inhibiteurs de Syk et les inhibiteurs d’autres cibles comme les MAP kinases. Au total, 28 études regroupant plus de 3000 participants ont été repérées. Bien qu’un vaste éventail d’effets indésirables aient été associés aux divers agents, les deux qui ont entraîné le plus d’abandons pour cause d’EI graves étaient le masitinib (20 %), inhibiteur de c-KIT, et l’imatinib (44 %), inhibiteur d’ABL. Les agents qui ont entraîné le moins d’abandons étaient le VX-702 (3 %), inhibiteur de MAP kinases, le tofacitinib (7 %) et le fostamatinib, inhibiteur de Syk (6 %), affirme l’auteure principale, la Dre Eva Salgado, Hospital Clínico Universitario de Santiago, St-Jacques de Compostelle, Espagne.
Réponses ACR
Aucune nouvelle donnée clinique n’a été présentée au congrès sur le ruxolitinib et le baricitinib, deux inhibiteurs de JAK, mais les résultats d’un essai de phase II à double insu sur le GLPG0634 ont été présentés par un chercheur, le Dr Frédéric Vanhoutte, Galapagos NV, Malines, Belgique, où cet agent est en développement. Les 36 sujets polyarthritiques de l’essai – qui n’avaient pas bien répondu au MTX – ont été randomisés de façon à recevoir du GLPG0634 à raison de 100 mg 2 fois/jour ou de 200 mg 1 fois/jour ou un placebo. Le paramètre principal était la réponse ACR20.
«C’est le premier inhibiteur de JAK à inhiber sélectivement les JAK1, explique le Dr Vanhoutte. Au sein de la population globale, 83 % des patients sous traitement actif vs 33 % des patients sous placebo [p<0,01] avaient atteint la réponse ACR20 à 4 semaines. Et ce résultat remarquable ne s’est pas accompagné d’effets sur le LDL.» Une étude de détermination de la dose est en cours dans le cadre du programme de recherche clinique sur cet agent.
Les résultats d’un essai à double insu sur un inhibiteur de JAK1/JAK2, actuellement connu sous le nom de LY3009104, ont également été présentés au congrès. Dans cet essai de phase IIb, 301 patients atteints de PR active qui recevaient une dose stable de MTX ont été randomisés de façon à recevoir un placebo ou l’une des quatre doses de LY3009104, variant entre 1 mg et 8 mg, 1 fois/jour dans tous les cas. L’essai a duré 12 semaines.
«Son efficacité est rapidement devenue évidente, des écarts statistiquement significatifs ayant été observés dès la deuxième semaine, et ces écarts se sont maintenus jusqu’à l’atteinte des paramètres», souligne le Dr Edward Keystone, Mount Sinai Hospital, Toronto, Ontario. Ces paramètres étaient les réponses ACR20, ACR50 et ACR70 de même que la réponse évaluée par le score d’activité de la maladie DAS28 (Disease Activity Score 28). Aux deux doses les plus fortes, 4 mg et 8 mg, 75 % et 78 % des patients, respectivement, ont obtenu une réponse ACR20 vs 45 % des patients sous placebo. De même, 23 % des patients recevant la dose de 4 mg et 20 % de patients recevant la dose de 8 mg ont obtenu une réponse ACR70, vs 2 % des patients sous placebo.
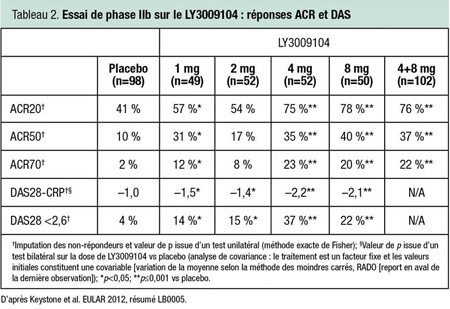
Les analyses d’innocuité ont associé le LY3009104 à de légères diminutions du taux d’hémoglobine et à de légères élévations des taux sériques de créatinine et de LDL. La seule infection opportuniste a été signalée chez un patient du groupe placebo. Dans l’ensemble, de l’avis du Dr Keystone, cet agent a été bien toléré.
L’importance d’une inhibition sélective
de la voie des JAK
Les chercheurs continuent d’étudier l’importance d’inhiber sélectivement les JAK 1 ou les JAK1/JAK2, affirme le Dr Joel Kremer, Albany Medical College, New York. Dans une description de la voie des JAK au congrès, le Dr Kremer a expliqué de quelle façon l’activation des JAK entraînait la phosphorylation des STAT tyrosine kinases cytoplasmiques, ce qui entraîne la transcription nucléaire des médiateurs de l’inflammation. Il ne fait aucun doute que l’inhibition relative des sous-types JAK1, JAK2 et JAK3 influe sur une activité anti-inflammatoire spécifique, mais l’innocuité et l’efficacité de ce mécanisme dans la prise en charge de la PR ne sont pas encore bien établies.
«L’inhibition des JAK sous ses diverses formes entraîne la régulation négative des cytokines dépendantes de l’interféron, des cytokines dont le récepteur possède la chaîne gamma commune aux récepteurs des interleukines IL-2, IL-7, IL-9, IL-15 et IL-21, et des cytokines interagissant avec le récepteur gp130, dont l’IL-6 et les protéines connexes», explique le Dr Kremer. Il a été démontré récemment que l’inhibition des JAK «prévenait la libération induite par le TNF de chimiokines telles qu’IP-10, RANTES et MCP1», mais l’interdépendance des signaux permet difficilement d’attribuer une activité spécifique à un sous-type spécifique.
Exploration de la voie Syk
Le même principe – à savoir, le blocage de voies enzymatiques intervenant dans la libération de cytokines – est en cours d’exploration pour d’autres cibles, en particulier la Syk. Quelques nouvelles données sur ces agents ont été présentées au congrès, notamment deux études portant sur l’innocuité du fostamatinib, l’un des inhibiteurs de Syk les mieux étudiés. Dans l’une des études, la pharmacocinétique du fostamatinib a été évaluée en présence d’insuffisance hépatique. Il s’agit là d’une question pertinente, car le métabolisme hépatique joue un rôle important dans l’excrétion de cet agent. L’autre étude, réalisée par le même groupe de chercheurs, visait à évaluer l’effet de l’insuffisance rénale sur le profil pharmacocinétique du fostamatinib.
Dans l’étude sur le métabolisme hépatique, 6 des 24 participants présentaient une légère dysfonction hépatique, 6, une dysfonction modérée, 6, une dysfonction sévère et les 6 autres, une fonction hépatique normale. Les auteurs ont observé que la sévérité croissante de la dysfonction hépatique était corrélée avec une diminution de l’exposition au médicament – telle que mesurée par la concentration maximale et l’aire sous la courbe –, mais cette diminution n’a pas eu d’incidence cliniquement significative. Dans l’étude sur le fostamatinib en présence d’insuffisance rénale, 24 patients présentant une insuffisance rénale de sévérité variable ont été suivis. Là encore, les auteurs n’ont pas observé de diminution cliniquement pertinente de l’exposition au médicament, même en présence d’insuffisance rénale sévère. Selon toutes probabilités, concluent les auteurs, aucun ajustement posologique ne sera nécessaire en présence d’insuffisance hépatique ou rénale.
L’arrivée d’agents micromoléculaires conçus pour inhiber les voies de l’inflammation nécessitera une évaluation de l’innocuité relative des immunomodulateurs, mais elle amènera aussi une intensification de la recherche de biomarqueurs permettant de cerner les répondeurs. À l’heure actuelle, la réponse aux anti-TNF est faible ou nulle chez environ 30 % des patients polyarthritiques. Un certain pourcentage de ces patients répond à un autre agent de la même classe, mais il reste que la découverte de nouvelles cibles augmentera probablement le nombre de patients pouvant bénéficier d’une biothérapie ciblée en l’absence d’une réponse suffisante à des DMARD non biologiques comme le MTX. Si l’on arrive à mettre des biomarqueurs au point, ils pourraient nous aider à repérer les patients chez qui l’immunomodulateur serait probablement efficace.
Résumé
Les nouvelles données présentées au congrès 2012 de l’EULAR indiquent que les thérapies ciblées orales viendront sous peu élargir l’arsenal thérapeutique dans la PR. De nombreuses nouvelles cibles sont à l’étude, mais ce sont les inhibiteurs des JAK et des Syk qui ont atteint les stades les plus avancés du développement. Les essais de phase III sur le tofacitinib continuent d’étayer la théorie voulant que l’on puisse inhiber les mécanismes intracellulaires de la cascade inflammatoire tout en offrant au patient une innocuité acceptable et une inhibition marquée de l’activité de la PR. L’innocuité à long terme de ces agents, comme celle de tous les immunomodulateurs, doit être démontrée, mais les données recueillies à ce jour sont encourageantes.
Les comptes rendus du Mednet (Mednet) accrédités par l’Université McGill dans le cadre de la série MedPoint donnent droit à des crédits Mainpro-M1 et à des unités de formation MDC. Allez au http://www.mednet.ca/en/credits.html afin de demander vos crédits MedPoint.