Comptes rendus
Plus de cibles, plus d’options, HPN mieux connue : vers une approche thérapeutique personnalisée
Le présent compte rendu est fondé sur des données médicales présentées lors d'un congrès de médecine reconnu ou publiées dans une revue avec comité de lecture ou dans un commentaire signé par un professionnel de la santé reconnu. La matière abordée dans ce compte rendu s'adresse uniquement aux professionnels de la santé reconnus du Canada.
PRESSE PRIORITAIRE - EHA2023 : Association européenne d’hématologie (EHA)
En présentiel/virtuel, Francfort, Allemagne / 8–11 juin 2023
Francfort – L’he´moglobinurie paroxystique nocturne (HPN) est une maladie acquise des cellules souches he´matopoi¨e´tiques qui entrai^ne la destruction des e´rythrocytes par le comple´ment. Bien que rare, l’HPN suscite de plus en plus d’inte´re^t et est de mieux en mieux connue, car ses me´canismes sont maintenant mieux compris et que d’e´ventuelles cibles the´rapeutiques sont repe´re´es. Au congre`s de l’EHA, l’HPN a fait l’objet de 5 symposiums commandite´s, de 3 communications orales et de plus de 30 affiches et re´sume´s. Nous pre´sentons ici les plus re´centes donne´es cliniques a` l’appui des options e´tablies et en devenir, et expliquons en quoi elles contribuent a` la personnalisation de la prise en charge dans l’HPN.
Re´dactrice me´dicale en chef : Dre Le´na Coi¨c, Montre´al, Que´bec
« Dans l’HPN, les e´rythrocytes n’ont plus de glycoprote´ines protectrices pour se de´fendre contre la destruction par le comple´ment. Ils sont surtout de´truits par he´molyse intravasculaire (HIV), ce qui conduit a` une ane´mie he´molytique et a` un risque e´leve´ de thrombose et d’insuffisance me´dullaire.
L'e´culizumab et le ravulizumab, deux inhibiteurs se´lectifs de la composante C5 de la voie terminale du comple´ment, sont devenus les traitements de re´fe´rence au Canada et ailleurs. Plusieurs confe´renciers ont reconnu les retombe´es e´normes que ces me´dicaments, en particulier l’e´culizumab, ont eues sur la prise en charge de l’HPN. « De`s mai 2002, ils ont permis aux premiers patients de survivre plus longtemps en pre´venant les thromboses », affirme le Dr Austin Kulasekararaj, King’s College Hospital, Londres, R.-U.1
« L’homologation de [l’e´culizumab] a marque´ une re´volution en 2005. Auparavant, les patients mouraient », explique le Dr Re´gis Peffault de Latour, Ho^pital Saint-Louis, Paris, France. « Maintenant que [la survie s’est ame´liore´e], nous aspirons a` ame´liorer leur qualite´ de vie2. »
Inhibition de la voie terminale du comple´ment
Inhibiteurs de C5 de re´fe´rence : l’e´culizumab et le ravulizumab
Depuis le de´but des anne´es 2000, l’e´culizumab est le traitement de re´fe´rence de l’HPN dans nombre de pays. Le ravulizumab, son de´rive´, a e´te´ commercialise´ plus re´cemment. Les deux s’administrent par voie i.v. : l’e´culizumab toutes les 2 semaines et le ravulizumab, toutes les 8 semaines.
Le Dr Kulasekararaj et al. ont compare´ les re´sultats a` long terme du ravulizumab a` ceux de l’e´culizumab dans une e´tude de phase III chez des patients ayant de´ja` rec¸u de l’e´culizumab. Sous ravulizumab, comme sous e´culizumab, le taux de LDH, marqueur cle´ de l’HIV, est demeure´ sous le seuil de 1,5 fois la limite supe´rieure de la normale (Figure 1). La survie globale des patients sous ravulizumab pendant 4 ans s’e´levait a` 98,4 % (aucun de´ce`s du^ au traitement). Le profil d’innocuite´ e´tait conforme aux analyses a` court terme. « Les re´sultats a` long terme renforcent le ravulizumab comme traitement de 1re intention par excellence, la` ou` il est commercialise´ », concluent les auteurs3.
Figure 1. Variation absolue moyenne du taux de LDH pendant un traitement de longue dure´e par le ravulizumab ou l’e´culizumab
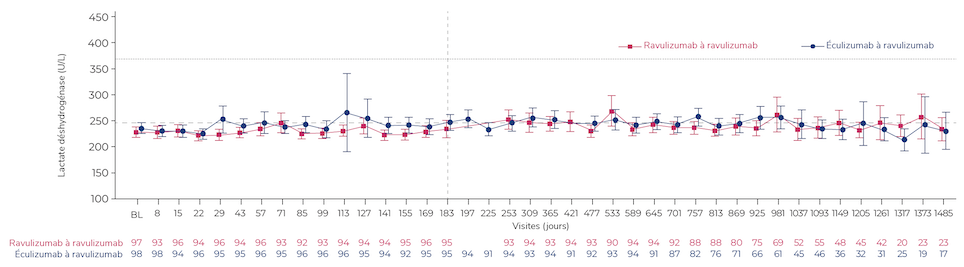
D’apre`s Kulasekararaj et al., affiche P772, EHA 20233.
Nouvel inihibiteur de C5 : le crovalimab
Vu le succe`s des inhibiteurs de C5 (iC5) pour diminuer l’HIV et ame´liorer l’issue, d’autres iC5 sont en de´veloppement. Une e´tude de phase III sur le crovalimab, nouvel iC5 (non homologue´ au Canada) qui s’administre par voie s.-c. toutes les 4 semaines, a fait l’objet de deux pre´sentations.
Le Dr Kulasekararaj a pre´sente´ les re´sultats de l’essai ouvert randomise´ COMMODORE 1 : crovalimab vs e´culizumab chez des patients de´ja` traite´s par l’e´culizumab. La mai^trise de l’HIV, l’absence de transfusions, l’absence de crises he´molytiques et la fatigue e´taient comparables dans les deux groupes. Le profil d’innocuite´ du crovalimab s’apparentait a` celui de l’e´culizumab, mais plus du tiers des patients sous crovalimab ont eu un nouvel effet inde´sirable, une re´action d’hypersensibilite´ de type 3 due au complexe me´dicament-cible du me´dicament4. Les re´sultats de l’essai COMMODORE 2 chez des sujets jamais traite´s e´taient e´galement similaires dans les deux groupes quant a` la mai^trise du taux de LDH, a` l’absence de transfusions et a` l’absence de crises he´molytiques, explique le Dr Alexander Ro¨th, Ho^pital universitaire d’Essen, Allemagne5.
Inhibiteur de la voie proximale du comple´ment
« L’e´culizumab nous donne un sentiment de se´curite´, car nous avons 25 ans de recul, dit le Dr Peffault de Latour, mais certains patients demeurent ane´miques et peuvent avoir besoin de transfusions2. » L’he´molyse extravasculaire (HEV) pourrait contribuer a` l’ane´mie re´siduelle. « L’[HEV] est re´pute´e e^tre un effet iatroge`ne dans le contexte des iC5, quel que soit l’agent utilise´ », enchai^ne le Dr Kulasekararaj. En bref, le blocage de C5 entrai^ne une accumulation et le de´po^t de C3 sur les e´rythrocytes, ce qui me`ne a` l’HEV1. L’inhibition de la voie proximale du comple´ment est une strate´gie possible contre l’HEV; les re´sultats de nouveaux essais cliniques sur plusieurs inhibiteurs de cette voie ont e´te´ pre´sente´s au congre`s.
Inhibiteur du facteur B : l’iptacopan
L’iptacopan (non homologue´ au Canada) est un inhibiteur oral du facteur B, e´le´ment cle´ de la production de C3 dans la voie alterne du comple´ment. Les re´sultats majeurs d’un essai de phase III ouvert randomise´ ont e´te´ rapporte´s au congre`s 2022 de l’ASH; en 24 semaines, la plupart des patients sous iptacopan ont vu leur taux d’he´moglobine augmenter d’au moins 2 g/dL (vs taux initial) et obtenu un taux absolu > 12 g/dL6. Selon une autre analyse pre´sente´e au congre`s 2023 de l’EHA par le Dr Antonio Risitano, Universite´ de Naples, Italie, l’iptacopan en monothe´rapie a porte´ la taille du clone HPN a` > 90 % dans la population totale des e´rythrocytes. Contrairement a` d’autres he´mopathies (p. ex. malignes) ou` l’on vise a` diminuer la taille du clone, dit le Dr Risitano, l’augmentation est recherche´e dans l’HPN car elle indique la mai^trise de l’he´molyse et, donc, la survie des e´rythrocytes affecte´s par l’HPN. Cette population pourrait toutefois e^tre vulne´rable aux crises he´molytiques en cas de retrait de l’inhibition de C3 (p. ex. doses omises) ou de forte activation du comple´ment (p. ex. infection). « Un de´bat pourrait s'ensuivre : est-il pre´fe´rable de prescrire l’[iptacopan] seul ou en association? », conclut le Dr Risitano7.
Inhibiteur du facteur D en traitement d’appoint : le danicopan
Le danicopan (non homologue´ au Canada) est un inhibiteur oral du facteur D, autre facteur cle´ de la production de C3. Le Dr Jong Wook Lee, Ho^pital St. Mary’s, Se´oul, Core´e du Sud, et al. ont rapporte´ les re´sultats d’un essai de phase III avec placebo sur le danicopan en appoint chez des patients ayant pre´sente´ une HEV cliniquement importante sous e´culizumab ou ravulizumab. A` 12 semaines, l’augmentation moyenne du taux d’he´moglobine e´tait de 2,94 g/dL sous danicopan en appoint, vs 0,496 g/dL sous e´culizumab ou ravulizumab en monothe´rapie. Le danicopan en appoint a aussi augmente´ le non-recours aux transfusions sur 12 semaines (83,3 % vs 38,1 % sous placebo). « L’ajout du danicopan a` l’e´culizumab ou au ravulizumab ame´liore significativement le taux d’he´moglobine et diminue le besoin de transfusions en corrigeant une HEV cliniquement importante tout en permettant la mai^trise essentielle de l’activite´ de la voie terminale du comple´ment et de l’HIV, concluent les auteurs8. »
Perspectives pour les cliniciens du Canada selon des experts d’autres pays
L’heure e´tait a` l’optimisme au congre`s : notre meilleure compre´hension de la physiopathologie de l’HPN et l’arrive´e de nouvelles options de traitement permettront aux cliniciens d’optimiser les soins. « Si [les options de traitement novatrices] sont toutes homologue´es, les patients en profiteront, et c’est fantastique », affirme la Dre Morag Griffin, St. James University Teaching Hospital, Leeds, R.-U. « Ni les comprime´s, ni les me´dicaments qui s’administrent par voie s.-c. ou i.v. ne plaisent a` tous les patients. J’estime vraiment important de pouvoir offrir un e´ventail d’options aux patients9. »
« [L’iC5] a encore un ro^le cle´ a` jouer dans le traitement de l’HPN. Il permet de ge´rer le risque imme´diat potentiellement mortel de l’HIV, poursuit la Dre Griffin. La majorite´ des patients auront une HEV sous iC5, mais son traitement ne sera pas ne´cessaire pour tous9. » Concernant la prise en charge d’une HEV cliniquement importante, le Dr Kulasekararaj dit : « J’aurais d’abord une discussion avec le patient pour connai^tre l’impact sur sa qualite´ de vie. [Je discuterais aussi de la stabilite´ de la maladie] – souvenez-vous, ces patients prennent le me´dicament depuis des anne´es et ont confiance en leur traitement de longue dure´e. Ils [aiment aussi] la commodite´ de l’administration du ravulizumab toutes les 8 semaines. » Il a enfin discute´ de la possibilite´ de passer au pegce´tacoplan (la` ou` il est homologue´) ou d’inscrire un patient dans un essai clinique sur un nouvel agent1.
« La prudence est de mise. L’HPN est l’e´tat thrombotique le plus de´vastateur qui soit, et on dirait que les chercheurs l’oublient [quand ils pre´sentent les re´sultats des essais sur les nouveaux agents] », pre´vient le Dr Peffault de Latour. « N’oublions pas que l’HPN pre´dispose aux thromboses de mauvais pronostic, me^me en 20232. »
Conclusions
A` mesure qu’e´voluera notre compre´hension de l’HPN et que de nouvelles options verront le jour, les cliniciens seront davantage en mesure de personnaliser les soins en tenant compte des objectifs cliniques et personnels de chaque patient. L’iC5 demeure le traitement de re´fe´rence, et de nouvelles donne´es montrent que le ravulizumab s’apparente a` l’e´culizumab quant aux re´sultats a` long terme. L’inhibition de la voie proximale du comple´ment pourrait s’annoncer prometteuse du fait qu’elle traite l’HEV mais nous avons besoin de donne´es a` long terme pour comprendre son impact sur les principaux re´sultats cliniques (p. ex. la thrombose) et le risque de crises he´molytiques.
Re´fe´rences:
1. Lee JW et al. Towards Better Characterization of Haemolysis in Paroxysmal Nocturnal Haemoglobinuria (PNH). Symposium satellite, EHA 2023, 9 juin 2023.
2. Schrezenmeier H et al. Looking from the past to the future for patients with paroxysmal nocturnal hemoglobinuria (PNH): An exploration of novel treatment approaches. Symposium satellite, EHA 2023, 8 juin 2023.
3. Kulasekararaj A et al. Affiche P772, EHA 2023, 8-11 juin 2023.
4. Kulasekararaj A et al. Communication orale S183, EHA 2023, 8-11 juin 2023.
5. Ro¨th A et al. Communication orale S181, EHA 2023, 8-11 juin 2023.
6. Peffault de Latour R et al. Communication orale de dernie`re heure LBA-2, ASH 2022, 10-13 de´c. 2022.
7. Risitano AM et al. Communication orale S182, EHA 2023, 8-11 juin 2023.
8. Lee JW et al. Affiche P771, EHA 2023, 8-11 juin 2023.
9. Griffin M et al. Redefining treatment goals in Paroxysmal Nocturnal Haemoglobinuria (PNH): Reaching new heights in patients with ongoing anaemia. Symposium satellite, EHA 2023, 10 juin 2023.