Comptes rendus
Élargissement de l’éventail d’options pour une maîtrise serrée de la douleur aiguë
Le présent compte rendu est fondé sur des données médicales présentées lors d'un congrès de médecine reconnu ou publiées dans une revue avec comité de lecture ou dans un commentaire signé par un professionnel de la santé reconnu. La matière abordée dans ce compte rendu s'adresse uniquement aux professionnels de la santé reconnus du Canada.
PRESSE PRIORITAIRE - 28e Assemblée annuelle de l’American Academy of Pain Medicine
Palm Springs, Californie / 22-26 février 2012
Palm Springs - De plus en plus, une maîtrise serrée de la douleur aiguë est considérée comme une arme importante contre l’apparition d’une douleur chronique. Par le passé, lorsqu’un patient blessé était en proie à des douleurs aiguës, on traitait la blessure et on s’attendait à ce que la douleur disparaisse. Aujourd’hui, on opte plutôt pour une approche holistique et on considère le traitement de la douleur comme un geste certes connexe, mais distinct. L’objectif est de couper court aux différentes étapes de la sensibilisation pouvant entraîner des changements au niveau de la plasticité neuronale, lesquels alimentent la signalisation de la douleur et préparent la voie à l’apparition d’un syndrome douloureux chronique. Il n’a pas été démontré lors des essais cliniques que l’on atténuait les mécanismes d’adaptation et que l’on favorisait la dépendance aux analgésiques en masquant la douleur. De nouveaux agents mieux tolérés pourraient procurer une maîtrise plus ciblée de la douleur aiguë. À en juger par des données présentées au congrès, les nouveaux agents semblent constituer un apport considérable à l’éventail d’options contre la douleur.
Rédactrice médicale en chef : Dre Léna Coïc, Montréal, Québec
Interruption des voies de la douleur
Beaucoup d’antidouleurs très perfectionnés sont d’emblée mis au point à la fois en formulations à action immédiate et en formulations à libération lente en prévision d’applications très différentes pour la maîtrise de la douleur aiguë et de la douleur chronique. L’objectif n’est pas seulement de venir à bout de la douleur, mais aussi de faire obstacle à la formation de voies de la douleur sous la dépendance de cytokines pro-inflammatoires et à la genèse de canaux sodiques qui préservent la signalisation de la douleur, même lorsque le stimulus n’est plus présent.
«Si elle n’est pas bien traitée, la douleur aiguë évolue vers la douleur chronique. Nous comprenons maintenant que les syndromes douloureux chroniques qui apparaissent chez les patients en proie à une blessure aiguë sont des processus morbides en soi», explique le Dr Chester C. Buckenmaier, Walter Reed Army Medical Center, Washington, DC. Après avoir fait référence à des études reposant en partie sur de nouvelles démarches pour le traitement de la douleur aiguë chez des soldats blessés en Afghanistan et en Iraq, il a expliqué que le plus grand progrès de la dernière décennie avait été de délaisser l’utilisation sans restriction de la morphine au profit de stratégies beaucoup plus ciblées.
«N’importe qui peut prescrire de la morphine, mais on traite alors la douleur; or, ce qui importe, c’est de traiter le patient», explique le Dr Andre P. Boezaart, Département d’anesthésiologie, University of Florida, Gainesville. Les nouveaux agents à libération immédiate utilisés conjointement avec l’exercice et le traitement de la source de la douleur augmentent substantiellement la probabilité d’un rétablissement complet, indique-t-il.
Parmi les nouveaux médicaments, plusieurs sont associés à un taux élevé d’efficacité et à un risque moindre de dépendance comparativement à la morphine, à l’oxycodone et à d’autres agents établis. Au nombre de ces nouveaux médicaments figurent deux antagonistes opioïdes : le tapentadol récemment homologué et le NKTR-181.
Progrès quant à la maîtrise de la douleur aiguë
La maîtrise serrée de la douleur aiguë se veut un traitement ciblé de durée limitée dont l’objectif est de prévenir la formation de voies de la douleur qui persistent même après la disparition de la blessure aiguë. En tant qu’agent à action centrale, le tapentadol permet – avec une molécule unique – de cibler deux voies de la douleur : l’agonisme des récepteurs opioïdes mu et l’inhibition du recaptage de la noradrénaline.
Dans le cadre d’une étude de phase III présentée au congrès, 585 patients ont été randomisés de façon à recevoir soit du tapentadol à libération immédiate (IR), soit de l’oxycodone IR. Les résultats ont confirmé les avantages du tapentadol IR de façon concluante.
Les patients ont été répartis en deux sous-groupes. Dans le premier, les patients étaient aux prises avec une lombalgie aiguë ou une douleur irradiant sous le genou de catégorie 3 selon le classement du groupe de travail québécois (CGTQ). Dans le second sous-groupe, les patients étaient en proie à des lombalgies de catégorie 4 selon le CGTQ (signes neurologiques) ou de catégorie 6 selon le CGTQ (compression d’une racine nerveuse à l’examen d’imagerie). Les patients recevaient d’abord 50 mg de tapentadol IR ou 5 mg d’oxycodone IR toutes les 4 à 6 heures, puis ils étaient autorisés après le premier jour à augmenter la dose afin de venir à bout de leur douleur (dose maximale de 100 mg de tapentadol IR ou de 15 mg d’oxycodone IR).
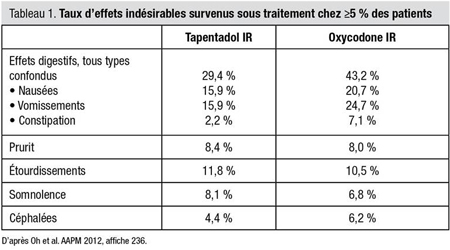
Les chercheurs n’ont observé pratiquement aucune différence entre les groupes, peu importe le sous-groupe, quant à l’atteinte du paramètre principal, qui était la somme des écarts d’intensité de la douleur (SEID) au jour 5. La comparaison des deux sous-groupes aux jours 2 et 3 n’a pas fait ressortir de différence non plus quant à la SEID. Il y avait toutefois des différences substantielles entre les groupes tapentadol et oxycodone quant aux effets indésirables, notamment quant aux taux d’effets digestifs tous types confondus (29,4 % vs 43,2 %) et aux taux de certains effets digestifs, dont les nausées (15,9 % vs 20,7 %), les vomissements (15,9 % vs 24,7 %) et la constipation (2,2 % vs 7,1 %). Les taux de prurit (8,4 % vs 8,0 %), d’étourdissements (11,8 % vs 10,5 %), de somnolence (8,1 % vs 6,8 %) et de céphalées (4,4 % vs 6,2 %) étaient similaires (Tableau 1).
Ralentissement de la pénétration dans le SNC
et diminution des effets indésirables
«Les effets indésirables des opioïdes sont sources d’importantes difficultés dans la prise en charge de la douleur modérée ou sévère», affirme l’auteur principal de cette étude, le Dr Bill McCarberg, Kaiser Permanente, San Diego, Californie. La crainte des effets indésirables et la crainte de favoriser la dépendance aux antidouleurs peuvent donner lieu à une maîtrise insuffisante de la douleur, facteur qui contribue étroitement à la persistance de la douleur et à l’apparition de syndromes douloureux chroniques.
Le développement de traitements novateurs s’articule aussi autour de la quête d’une maîtrise plus serrée de la douleur sans augmentation parallèle des effets indésirables qui nuisent à l’observance du traitement. Le ralentissement de la pénétration du principe actif dans le système nerveux central (SNC) est l’un des mécanismes que l’on a utilisés dans le cas d’un autre opioïde.
Selon des données expérimentales présentées au congrès, le NKTR-181, agoniste du récepteur opioïde mu, semble conserver son effet analgésique périphérique tout en étant associé à un faible risque de dépendance. Des données cliniques de phase I ont d’ailleurs confirmé la pénétration lente dans le SNC que l’on avait observée lors d’études chez l’animal. En outre, les données de phase I laissent entrevoir une tolérabilité prometteuse compatible avec une pénétration lente dans le SNC.
«Le NKTR-181 a été bien toléré à toutes les doses évaluées pendant les 8 jours où il a été administré, et aucun effet indésirable grave n’a été signalé. Aux doses les plus fortes, les effets indésirables les plus fréquents étaient les effets communs aux opioïdes agonistes, à savoir les nausées et la constipation», souligne le Dr Lynn Webster, Lifetree Clinical Research, Salt Lake City, Utah. Le NKTR-181 est capté par le SNC 10 fois plus lentement que l’oxycodone et pourrait donc offrir d’importants avantages, notamment une maîtrise durable de la douleur couplée à un risque moindre d’effets indésirables sur le SNC, comme la somnolence et les étourdissements, souvent observés avec ces médicaments.
Schémas plus simples et moins incommodants
Il est ressorti d’une analyse présentée au congrès que la simplification des schémas analgésiques est l’un des avantages d’un risque moindre d’effets indésirables. Cette analyse regroupait 630 patients sous hydrocodone et 601 patients sous oxycodone IR. Près de la moitié des patients de l’un et l’autre groupe prenaient un opioïde pour maîtriser une dorsalgie ou une cervicalgie aiguë. Les chercheurs s’intéressaient en particulier aux effets indésirables du traitement et à l’utilisation d’autres analgésiques, comme l’acétaminophène, l’ibuprofène et l’AAS, en présence d’effets indésirables.
«Les patients sous oxycodone ont été plus nombreux à être incommodés par au moins 1 effet indésirable (84,0 % vs 67,3 %) et à être très incommodés (30,8 % vs 26,0 %)», affirme la chercheuse clinicienne, Kathryn P. Anastassopoulos, Covance Market Access Services, Gaithersburg, Maryland. Fait encore plus important, les chercheurs ont observé une étroite corrélation entre le fait d’être incommodé par les effets indésirables et l’utilisation accrue d’antidouleurs d’appoint, que les patients aient été sous oxycodone ou hydrocodone.
«La consommation d’autres médicaments était d’autant plus forte que les patients étaient incommodés par les effets indésirables [des opioïdes], alourdissant ainsi le fardeau économique et éventuellement clinique de ces patients», poursuit Mme Anastassopoulos. Ces complications, ajoute-t-elle, peuvent éloigner le patient de la stratégie holistique qui repose sur une maîtrise ciblée de la douleur dans un contexte d’exercice et de rééducation et qui peut accélérer le rétablissement à mesure que guérit la blessure.
Résumé
Les nouveaux analgésiques s’inscrivent dans la tendance actuelle, qui consiste à traiter la douleur aiguë plutôt que de simplement la soulager. Ces agents, dont le tapentadol IR, causent moins d’effets indésirables et exercent un effet analgésique rapide, permettant ainsi aux patients de se concentrer sur leur rétablissement plutôt que sur leur douleur et de se consacrer aux exercices et à la rééducation qui devraient faire partie d’une prise en charge holistique de la douleur. S’il était jadis fréquent avec les agonistes opioïdes de première génération – parce que l’on craignait leurs risques – de prescrire des doses insuffisantes et de mettre fin au traitement prématurément, augmentant ainsi le risque de douleur persistante et de syndrome douloureux chronique, les nouveaux agents, eux, vont dans le sens du nouveau schème de référence où traitement ciblé et rapidité d’action sont les mots d’ordre.