Comptes rendus
Évaluation de stratégies visant à prolonger au maximum la survie du patient et du greffon
Le présent compte rendu est fondé sur des données médicales présentées lors d'un congrès de médecine reconnu ou publiées dans une revue avec comité de lecture ou dans un commentaire signé par un professionnel de la santé reconnu. La matière abordée dans ce compte rendu s'adresse uniquement aux professionnels de la santé reconnus du Canada.
FRONTIÈRES MÉDICALES - l’American Transplant Congress
Boston, Massachusetts / 2-6 juin 2012
Boston - Pour le traitement immunosuppresseur d’entretien post-transplantation, on recommande en première intention un inhibiteur de la calcineurine (ICN) et un agent antiprolifératif, avec ou sans corticostéroïdes. Cela dit, les experts aspirent maintenant à optimiser l’immunosuppression pour favoriser la survie du greffon à long terme tout en réduisant le risque de toxicité au minimum. À cette fin, on explore diverses stratégies, y compris l’utilisation d’un ICN en monothérapie ou d’un ICN à dose réduite, et le retrait de la corticothérapie. L’apparition d’anticorps spécifiques du donneur est maintenant associée à la diminution de la survie à long terme du greffon, et dépend de facteurs de risque – principalement la non-adhésion au schéma immunosuppresseur – qui doivent être pris en considération. Au nombre des stratégies qui visent à améliorer l’adhésion, on compte le passage à une posologie monoquotidienne, ce qui est maintenant possible grâce à une préparation de tacrolimus (ICN) à libération prolongée.
Rédactrice médicale adjointe: Dre Julie Frère, Montréal, Québec
Les inhibiteurs de la calcineurine (ICN) sont de puissants immunosuppresseurs : ils préviennent efficacement le rejet aigu et améliorent la survie globale. Cela dit, l’immunosuppression est associée avec le temps à un certain nombre d’issues défavorables, et on a de plus en plus recours à diverses stratégies pour les réduire au minimum et ainsi optimiser le bien-être du patient. L’une de ces stratégies consiste à utiliser un seul immunosuppresseur en traitement d’entretien.
ICN en monothérapie
Dans une étude citée par le Dr David Baran, professeur agrégé de clinique, Beth Israel Medical Centre, Newark, New Jersey, 90 des 124 transplantés cardiaques qui avaient d’abord reçu du tacrolimus et des corticostéroïdes sont passés au tacrolimus en monothérapie sans utilisation concomitante d’un agent antiprolifératif. Dans le même établissement, 69 autres transplantés cardiaques – qui formaient le groupe témoin – ont reçu soit un schéma à base de tacrolimus, soit un schéma à base de cyclosporine. Comme le soulignent les auteurs (J Heart Lung Transpl 2006;25[6]:699-706), le taux de survie actuariel des patients du groupe tacrolimus en monothérapie à 1, 3 et 5 ans s’élevait à 99 %, à 93 % et à 87 % vs 65 %, 55 % et 53 % pour le groupe de comparaison, ce qui représente des écarts statistiquement significatifs (p<0,01). La prévalence des rejets de grade élevé et l’incidence de la vasculopathie du greffon cardiaque au cours de la première année étaient semblables dans les deux groupes. On a dû revenir à une association d’immunosuppresseurs chez seulement 10 patients en monothérapie, en moyenne 768 jours après la transplantation. Les chercheurs ont néanmoins conclu que le tacrolimus en monothérapie était une stratégie possible chez la plupart des transplantés cardiaques.
L’utilisation d’une dose plus faible est une autre stratégie qui pourrait réduire l’exposition à long terme aux ICN. Favi et al. (résumé 55) ont présenté les résultats de l’étude qu’ils ont menée dans un contexte de transplantation rénale. Ils ont comparé un schéma à base d’une faible dose de tacrolimus à libération prolongée et d’une faible dose d’évérolimus 1 fois/jour avec un schéma à base d’une dose standard de tacrolimus à libération prolongée et de mycophénolate mofétil (MMF) 1 fois/jour.
Tous les patients ont reçu le même schéma d’induction, et tous les médicaments étaient administrés par voie orale 1 fois/jour à partir du 4e jour suivant la transplantation. Trois mois après la transplantation, on a arrêté la corticothérapie uniquement chez les patients qui n’avaient pas eu d’épisodes de rejet aigu, dont la créatininémie était <2 mg/dL et dont la protéinurie était <300 mg/L/24 heures. À 6 mois, il n’y avait aucune différence entre les deux groupes quant à la survie du patient ou du greffon (95 % pour le groupe de traitement à faible dose vs 100 % pour le groupe de traitement à dose standard/MMF), quant au taux de rejets aigus confirmés par biopsie (RACB) (0 % dans le groupe de traitement à faible dose vs 5 % dans le groupe de traitement à dose standard/MMF), ou quant au taux de rejets aigus corticorésistants (0 % dans les deux groupes). La créatininémie et la clairance calculée de la créatinine – tout comme la protéinurie – étaient presque identiques dans les deux groupes, mais les patients recevant le schéma à faible dose avaient un taux sérique de cholestérol plus élevé que les patients recevant le schéma de comparaison et ont été plus nombreux à avoir besoin de statines.
Schéma exploratoire
Dans une autre étude qu’ils ont réalisée chez des transplantés rénaux à risque faible ou modéré, Russ et al. (résumé 3) se sont penchés sur l’efficacité et l’innocuité à 6 mois d’un schéma à base de sotrastaurine (STN) – un nouvel immunosuppresseur qui bloque l’activation précoce des lymphocytes T – et de tacrolimus à dose réduite. Au total, 298 patients ont été randomisés de façon à recevoir soit de la STN à 100 mg ou à 200 mg 2 fois/jour avec du tacrolimus à dose standard (creux plasmatique de 5 à 12 ng/mL), soit de la STN à plus forte dose (300 mg) 2 fois/jour avec une dose quotidienne réduite de tacrolimus (creux plasmatique de 2 à 5 ng/mL). Ces groupes ont été comparés à un groupe témoin qui recevait de l’acide mycophénolique (AMP) en préparation à enrobage gastrorésistant et du tacrolimus à dose standard. Tous les patients ont reçu également du basiliximab et des corticostéroïdes.
À 6 mois, le paramètre mixte – RACB, perte du greffon, décès ou perte au suivi – avait été atteint chez 16 % et 11 % des patients recevant le schéma STN à 100 ou 200 mg + tacrolimus à dose standard, respectivement, chez 10,8 % des patients recevant le schéma STN à 300 mg + tacrolimus à dose réduite et chez 9,8 % des patients recevant le schéma AMP + tacrolimus à dose standard. La plupart des rejets ont été considérés comme légers, et la fréquence et le type d’infections étaient comparables d’un groupe à l’autre.
Les taux de perte du greffon ou de décès étaient significativement plus élevés à 6,8 % dans le groupe STN à 200 mg + tacrolimus à dose standard que dans les trois autres groupes. Le débit de filtration glomérulaire estimé (DFGe) était aussi significativement plus faible dans ce groupe (médiane de 48,6 mL/min/1,73 m2). En revanche, le DFGe a atteint un maximum dans le groupe STN à 300 mg + tacrolimus. Les auteurs de l’étude ont conclu que tous les schémas à base de STN étaient bien tolérés et que les taux d’abandons motivés par des effets indésirables étaient proportionnels à la dose.
Arrêt de la corticothérapie
Les corticostéroïdes – qui font généralement partie du schéma immunosuppresseur initial – sont connus pour leurs effets indésirables. On a ainsi proposé divers protocoles pour réduire ou complètement éliminer l’utilisation des corticostéroïdes. Chez les transplantés rénaux, l’arrêt rapide de la prednisone est une stratégie possible pour diminuer les effets indésirables, mais les effets de cette approche sur l’issue à long terme de l’allogreffe suscitent des inquiétudes.
En Autriche, Matas et al. (résumé 293) ont suivi 591 transplantés de novo dont l’allogreffon rénal était encore fonctionnel 5 ans après la transplantation. Le traitement par la prednisone avait été arrêté le 5e jour chez tous les sujets, et les chercheurs ont déterminé par la méthode actuarielle les taux de survie des greffés et des greffons à 10 ans et les ont comparés à ceux de témoins historiques (Tableau 1).
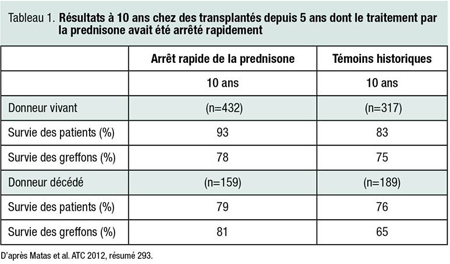
Le taux de perte tardive du greffon n’était pas plus élevé chez les patients dont le traitement par la prednisone avait été arrêté rapidement que chez les témoins historiques. Les auteurs ont aussi noté que le DFGe moyen était significativement plus élevé entre la 5e et la 9e année chez les sujets du premier groupe que chez les témoins historiques, et que les taux sériques moyens de cholestérol et de triglycérides étaient significativement plus faibles. Les résultats donnent tout lieu de croire que comparativement aux schémas immunosuppresseurs standard, l’arrêt rapide de la prednisone le 5e jour suivant la transplantation est associé à une meilleure fonction rénale à long terme et à un meilleur bilan lipidique.
Cependant, à en juger par l’étude rétrospective d’une vaste cohorte de 2244 allogreffés rénaux de novo inscrits dans le registre autrichien de dialyse et de transplantation, l’arrêt trop rapide de la corticothérapie après la transplantation pourrait être associé à une issue plus défavorable, à tout le moins durant la première année post-transplantation. Le registre comportait des données sur l’utilisation des corticostéroïdes et leur arrêt une fois par trimestre durant la première année post-transplantation et annuellement par la suite (résumé 292).
Les chercheurs ont calculé un score de propension et l’ont ajusté en fonction de la comorbidité, des médicaments concomitants et de certaines constantes biologiques. Les taux réels de perte du greffon et de mortalité ont été estimés annuellement grâce au modèle de survie de Cox avec points de repère. Les chercheurs ont intégré le score de propension dans le modèle afin de tenir compte de l’effet confondant de l’indication des corticostéroïdes. Comme le souligne Haller et al., les analyses ont révélé que le risque de perte du greffon et de mortalité était plus élevé lorsqu’on mettait fin à la corticothérapie au cours de la première année suivant la transplantation. Par contre, le risque de perte du greffon et de mortalité baissait après la première année et était plus faible au cours des 5 années subséquentes chez les patients qui ne recevaient pas de corticothérapie d’entretien que chez ceux qui en recevaient. À la lumière de ces résultats, le moment optimal pour le retrait de la corticothérapie semble être 1 an après la transplantation. Comme le montrent ces deux études, le moment idéal pour arrêter la corticothérapie sans danger après une transplantation rénale n’est pas encore déterminé.
Facteurs de risque d’apparition d’anticorps
anti-HLA spécifiques du donneur
Les schémas immunosuppresseurs actuels ont réussi à diminuer les rejets aigus, mais il est encore fréquent que la réponse immunitaire adaptative aux organes greffés compromette la réussite à long terme. La plus importante de ces réponses adaptatives est l’apparition d’anticorps anti-HLA spécifiques du donneur (ASD) qui, on le sait maintenant, participent à la fois aux rejets aigus et aux rejets tardifs. Le Dr David Rush, directeur médical, Transplant Manitoba Adult Renal Program, Winnipeg, et ses collègues ont démontré l’importance des ASD pour la survie à long terme du greffon. Comme on l’a rapporté également dans un numéro récent de l’American Journal of Transplantation (2012;12:1157-67), la prévalence d’ASD de novo (ASDdn) augmente avec le temps, mais leur apparition dépend d’un certain nombre de facteurs de risque que l’on a maintenant repérés.
L’étude réalisée à Winnipeg regroupait 315 transplantés rénaux qui ne présentaient aucun ASD avant la transplantation et que l’on a suivis pendant 10 ans. L’étude indique que même si cette population était bien traitée et à faible risque, on a enregistré un taux étonnamment élevé de 15 % d’ASDdn sur une période de suivi de 4,6 ans. En outre, le taux de survie à 10 ans des patients porteurs d’ASDdn était plus faible que chez les non-porteurs : environ 57 % vs environ 96 % (p<0,0001). Après 10 ans, le plus important – et de loin – des facteurs de risque d’apparition d’ASDdn était la non-adhésion au traitement immunosuppresseur (risque relatif approché [OR] ajusté 8,75, p<0,001); venait ensuite l’incompatibilité au niveau de certains antigènes de classe II (OR 5,66, p<0,006). Les chercheurs ont en outre observé un autre facteur de risque important, à savoir une forte tendance vers la survenue d’épisodes de rejet clinique précédant l’apparition d’ASDdn (OR 1,57, p=0,061).
Dans son commentaire sur les résultats du programme de transplantation de Winnipeg, le Dr Rush a déclaré : «nous suivons nos patients beaucoup plus étroitement que dans d’autres centres». Jusqu’à 6 mois après la transplantation, nous voyons les patients presque chaque semaine et «on mesure la concentration sanguine lors de chaque visite à la clinique. Si [les patients] ne se présentent pas, une infirmière les appelle à la maison. Nous considérons donc que les patients «n’adhèrent pas» à leur traitement s’ils n’obtiennent pas de concentrations sanguines appropriées, s’il est fréquent qu’ils ne se présentent pas aux rendez-vous à la clinique ou au laboratoire, et s’ils admettent qu’ils n’ont pas pris leur traitement, explique-t-il. Une fois que le patient développe des ASD, il n’y a rien que l’on puisse faire, d’où l’importance capitale de la prévention.»
Dans une étude distincte, Everly et al. (résumé 180) ont mesuré la survie après l’apparition d’ASDdn chez 224 transplantés rénaux à faible risque recrutés consécutivement. Les patients subissaient un test de détection d’ASD avant la transplantation, puis 1, 3, 6, 9 et 12 mois après la transplantation, et une fois par année par la suite. Comme le soulignent les chercheurs, 50 patients suivis pendant un maximum de 10 ans ont développé des ASDdn après la transplantation. Un an après la détection des ASDdn, 15 % des patients avaient perdu leur greffon; 3 ans et 5 ans après la détection, 28 % et 42 %, respectivement, l’avaient perdu (Figure 1).
Figure 1. Survie du greffon après l’apparition d’ASDdn
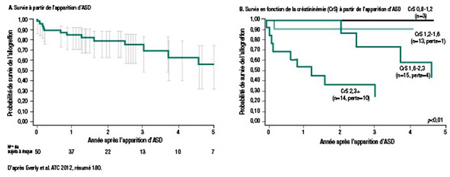
Fait digne de mention, parmi les patients chez qui on a détecté la présence d’ASDdn, une créatininémie initiale supérieure à la normale (>1,6 mg/dL) était prédictive de la pire réponse possible.
La survenue d’un rejet aigu après l’apparition d’ASDdn était aussi associée à un pronostic plus sombre (HR 3,43).
Stratégies visant à améliorer l’adhésion
Comme l’ont expliqué des chercheurs au Congrès international conjoint 2011 de l’International Liver Transplantation Society (ILTS), de la European Liver and Intestinal Transplant Association (ELITA), et du Liver Intensive Care Group of Europe (LICAGE) à Valence, en Espagne, les médicaments dont la marge thérapeutique est assez étroite, tels les ICN, donnent souvent de meilleurs résultats lorsqu’ils sont administrés en préparation à libération prolongée. Ce phénomène tient probablement au fait que la libération contrôlée du principe actif dans le tube digestif permet d’éviter des pics d’absorption. Il est alors plus facile d’obtenir des concentrations plasmatiques stables, et le risque de toxicité s’en trouve diminué. Les préparations à libération prolongée rendent aussi possible une seule prise par jour, ce qui peut favoriser l’adhésion au traitement.
La stabilité des concentrations sanguines d’un immunosuppresseur est l’un des principes clés de la prise en charge des allogreffes, et l’innocuité est un aspect critique du passage de la posologie biquotidienne à la posologie monoquotidienne. Cette question a d’ailleurs fait l’objet d’une étude monocentrique rétrospective présentée au congrès par Slatinska et al. (résumé 1023). Leur objectif était de comparer, chez 589 transplantés rénaux, la fonction rénale et l’incidence des rejets aigus sous tacrolimus 2 fois/jour, puis sous tacrolimus 1 fois/jour. Le passage de la posologie biquotidienne à la posologie monoquotidienne s’est fait 4,1 ans (médiane) après la transplantation. Les chercheurs n’ont observé aucune détérioration de la capacité fonctionnelle du greffon, à en juger par le DFGe (52,8 mL/min/1,73 m2 avant la conversion et 46,2 mL/min/1,73 m2 après la conversion). Les creux plasmatiques de tacrolimus n’ont pas non plus varié de manière significative : 5,07 µg/L avant la conversion vs 4,93 µg/L après la conversion. L’incidence des rejets aigus était faible, et le taux de survie du greffon à 1 an s’élevait à 97 %. Les chercheurs ont conclu que la prise, le matin, d’une dose unique de tacrolimus à libération prolongée pourrait faciliter l’adhésion au traitement et améliorer l’issue à long terme.
Jannot et al. (résumé 586) ont quant à eux tenté d’évaluer la flexibilité que donne l’utilisation du tacrolimus à libération prolongée peu après la transplantation, à un moment où les ajustements posologiques sont encore parfois nécessaires. Plus précisément, ils ont comparé le passage précoce au traitement 1 fois/jour et le schéma 2 fois/jour traditionnel sur les plans de l’innocuité et de l’efficacité. Les patients des deux groupes ont reçu des corticostéroïdes, du MMF et un traitement d’induction séquentiel. Le passage au tacrolimus 1 fois/jour a eu lieu en moyenne 12,4 jours après la transplantation.
Comme le soulignent les chercheurs, l’exposition au tacrolimus n’a pas été modifiée de façon significative par le passage à la posologie monoquotidienne. De même, les chercheurs n’ont pas observé de différence entre les patients qui étaient passés au traitement 1 fois/jour et ceux qui avaient poursuivi leur traitement 2 fois/jour quant au taux de rejets aigus, à la fonction rénale, à l’albuminurie moyenne, à l’incidence du diabète ou à la proportion de patients hypertendus ou hypercholestérolémiques. Un an après la transplantation, les taux de survie des patients et des greffons étaient similaires dans les deux groupes.
Résumé
Chez le patient transplanté, il demeure difficile d’atteindre le juste milieu entre une immunosuppression assez profonde et la nécessité de réduire le risque d’une issue défavorable. Le moment idéal du retrait de la corticothérapie reste à confirmer. De nouvelles données à court et à long terme présentées au congrès ont confirmé l’importance de l’adhésion au traitement immunosuppresseur. En simplifiant la posologie du schéma immunosuppresseur, le médecin peut favoriser l’adhésion au traitement et ainsi réduire le risque d’apparition d’ASDdn, qui ont un rôle à jouer dans les rejets aigus et tardifs.