Comptes rendus
Antiviraux à action directe dans le traitement de l’hépatite C chronique : schémas moins complexes dans la mire
Le présent compte rendu est fondé sur des données médicales présentées lors d'un congrès de médecine reconnu ou publiées dans une revue avec comité de lecture ou dans un commentaire signé par un professionnel de la santé reconnu. La matière abordée dans ce compte rendu s'adresse uniquement aux professionnels de la santé reconnus du Canada.
FRONTIÈRES MÉDICALES - 63e Assemblée annuelle de l’American Association for the Study of Liver Diseases
Boston, Massachusetts / 9-13 novembre 2012
Boston - Le traitement de l’hépatite C chronique a beaucoup évolué grâce au développement d’antiviraux à action directe qui ciblent expressément les faiblesses de tous les variants du virus ou presque. En outre, le nombre grandissant d’agents expérimentaux utilisés en association laissent entrevoir des taux de réponse virologique soutenue et des taux d’efficacité significativement plus élevés chez des patients qui étaient jusque-là difficiles à traiter en raison d’un génotype réfractaire ou de mutations virales. L’édition 2012 de ce congrès a mis en lumière des antiviraux expérimentaux – au stade de la recherche fondamentale ou clinique – et des progrès cliniques fort attendus qui facilitent grandement la vie des patients aux prises avec une hépatite C chronique et qui rassurent les cliniciens quant à la probabilité d’adhésion du patient aux schémas hautement efficaces qu’ils prescrivent.
Rédactrice médicale en chef : Dre Léna Coïc, Montréal, Québec
L’avènement des antiviraux à action directe (AAD), notamment le bocéprévir et le télaprévir (deux inhibiteurs de la protéase NS3/4A), a métamorphosé le traitement de l’infection chronique par le virus de l’hépatite C (VHC). Associés à un traitement par l’interféron alfa pégylé (IFN-PEG) et la ribavirine (RBV), ces agents ont abaissé considérablement et rapidement le taux d’ARN du VHC chez la majorité des patients et sont associés à des taux de réponse virologique soutenue (RVS) que beaucoup considèrent comme l’équivalent d’une guérison.
Cela dit, de nombreux patients ont du mal à adhérer à un traitement qui dure de 24 à 48 semaines, nécessite trois doses par jour et impose des restrictions alimentaires. Fort heureusement, comme on le voit avec les traitements anti-VIH/SIDA depuis une dizaine d’années, les schémas de traitement pour l’hépatite C chronique deviennent de moins en moins complexes et de plus en plus pratiques sans pour autant que leur efficacité ou leur innocuité en soient compromises. En effet, plusieurs schémas thérapeutiques expérimentaux semblent efficaces et bien tolérés, sans compter qu’ils ne nécessitent pas l’ajout d’IFN-PEG, associé à une toxicité importante, ni dans certains cas, celui de RBV, associée à des effets indésirables hématologiques.
Commodité des schémas d’administration
Les données du vaste essai multicentrique OPTIMIZE (A Randomized, Open-label, Phase 3 Study of Telaprevir Administered Twice Daily or Every 8 Hours in Combination With Pegylated Interferon Alfa-2a and Ribavirin in Treatment-naive Subjects With Genotype 1 Chronic Hepatitis C Virus Infection) montrent une tendance vers la simplification des schémas.
La Dre Maria Buti, professeure titulaire de médecine et chef de la médecine interne et de l’hépatologie, Hospital Universitari Vall d’Hebron, Barcelone, Espagne, et ses collaborateurs ont comparé deux stratégies d’administration du télaprévir chez 730 patients atteints d’une infection par le VHC de génotype 1 encore jamais traitée : 750 mg toutes les 8 heures (q8h) ou 1125 mg 2 fois/jour en association avec l’IFN-PEG et la RBV aux doses standard pendant 12 semaines.
Après 12 semaines de traitement d’association, les sujets des deux groupes ont reçu de l’IFN-PEG et de la RBV. Les patients qui avaient bénéficié d’une réponse virologique rapide (RVR) – que l’on définissait par l’obtention d’un taux d’ARN du VHC <25 UI/mL (virémie indétectable) après 4 semaines de traitement – ont été traités pendant un total de 24 semaines. Tous les autres patients ont été traités pendant un total de 48 semaines.
On surveillait les patients pour s’assurer qu’aucune souche mutante n’apparaissait et que le traitement était conforme aux recommandations usuelles pour les infections chroniques par le VHC de génotype 1. Si le taux d’ARN du VHC était >1000 UI/mL après 4 semaines de traitement ou s’il était ≥25 UI/mL après 12, 24, 32 ou 40 semaines de traitement, on mettait fin à l’administration de tous les médicaments. Les chercheurs définissaient l’échec virologique du traitement comme une remontée de la virémie ou l’atteinte des critères prédéterminés commandant l’arrêt du traitement virologique.
Non-infériorité de l’administration 2 fois/jour
L’objectif principal de l’essai – la non-infériorité – a été atteint (Figure 1). Le taux de RVS 12 semaines après la fin du traitement (RVS12) s’élevait à 74 % dans le groupe 2 fois/jour et à 73 % dans le groupe q8h (écart de 1,5 %; IC à 95 % : -4,9 %, +12,0 %). La non-infériorité a été confirmée par l’écart significatif entre la valeur la plus faible de l’intervalle de confiance (-4,9 %) et la borne de non-infériorité prédéterminée de -11 %, ont précisé les auteurs dans une communication par affiche de dernière heure.
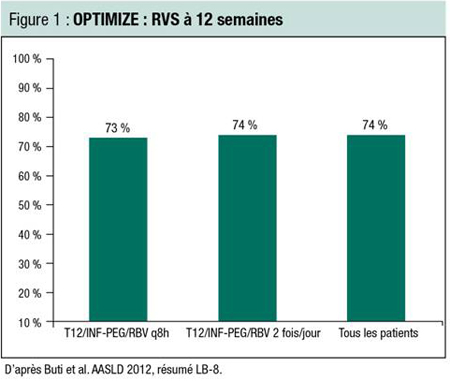
Des analyses de sous-groupe ont aussi montré que les deux schémas exerçaient une activité similaire chez des patients cirrhotiques (taux de RVS12 de 54 % pour le schéma 2 fois/jour et de 49 % pour le schéma q8h) et des patients non cirrhotiques (taux de RVS12 de 78 % et de 77 %, respectivement).
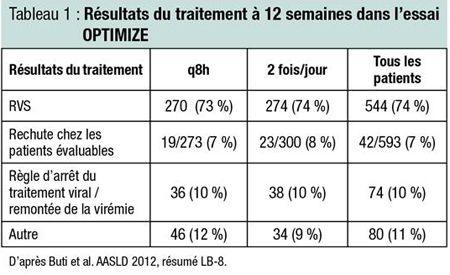
Comme on l’a dit plus tôt, les patients chez qui on avait obtenu une RVR à 4 semaines pouvaient arrêter leur traitement après 24 semaines plutôt que 48; environ les deux tiers des patients ont ainsi pu bénéficier d’un traitement de courte durée. Parmi les patients qui avaient obtenu une RVR à 4 semaines, 86 % des sujets recevant le schéma 2 fois/jour ont obtenu une RVS, par comparaison à 85 % des sujets recevant le schéma q8h. Parmi les patients chez qui on n’a pas observé de RVR à 4 semaines, le taux de RVS était de 47 % dans chaque groupe.
Les taux de rechute étaient aussi similaires dans les deux groupes : 8 % des sujets du groupe 2 fois/jour et 7 % de ceux du groupe q8h. Des effets indésirables graves sont survenus chez 35 des 371 patients (9 %) du groupe 2 fois/jour et chez 28 des 369 patients (8 %) du groupe q8h. Un décès est survenu sous traitement (tumeur cérébrale), mais de l’avis du chercheur, il n’était aucunement lié au traitement par le télaprévir ni au traitement par l’INF-PEG/RBV dans le groupe 2 fois/jour.
Des effets indésirables de grade ≥3 sont survenus chez 38 % et 42 % des patients recevant le médicament q8h et 2 fois/jour, respectivement. Des événements de grade 4 sont survenus chez 7 % et 6 % des patients, respectivement.
Expérience canadienne
La province de l’Alberta vient tout juste d’approuver le remboursement du télaprevir, souligne le Dr Robert Myers, professeur adjoint, Unité d’hépatologie, University of Calgary, Alberta, et auteur principal des recommandations canadiennes consensuelles sur la prise en charge des infections chroniques par le VHC.
L’arrivée des AAD sur le marché canadien change considérablement la pratique clinique, affirme le Dr Myers. «Il est encore tôt pour évaluer la réponse au traitement parce que nous n’avons pas encore suffisamment de recul, mais à en juger par les résultats des essais cliniques, ces médicaments semblent fort prometteurs, poursuit-il. Pour les patients porteurs du virus de génotype 1, déjà traités ou non, le télaprévir et le bocéprevir sont assurément devenus les agents de première intention.»
Le schéma q8h actuellement approuvé est un véritable obstacle, tout comme le nombre assez élevé de comprimés à prendre. C’est d’ailleurs pour ces raisons que les résultats de l’essai OPTIMIZE représentent «une amélioration significative et que le nouveau schéma, une fois approuvé par les autorités, facilitera grandement la vie de ces patients», enchaîne le Dr Myers.
Schémas posologiques de l’essai OPTIMIZE
Comme la RBV s’administre déjà par voie orale 2 fois/jour, l’administration du télaprévir 2 fois/jour simplifierait le schéma thérapeutique de la plupart des patients et augmenterait la probabilité d’observance du traitement. «Le fait de passer de 3 à 2 doses par jour ne semble pas si extraordinaire a priori, mais ce sera un gros avantage pour les patients», dit-il.
Selon le Dr Stephen Shafran, professeur titulaire de médecine, Division d’infectiologie, University of Alberta, Edmonton, «l’essai OPTIMIZE est assurément un pas dans la bonne direction, car l’administration de 3 doses/jour est un casse-tête logistique.»
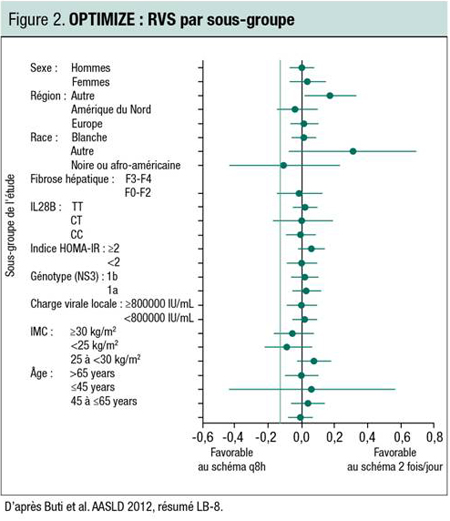
Dans cet essai comparatif avec randomisation, «les caractéristiques étaient très bien réparties dans les deux groupes, et l’administration 2 fois/jour n’a causé de problème dans aucune des sous-populations examinées (Figure 2). À mon avis, les patients adhéreront davantage à un schéma 2 fois/jour. Ce n’est peut-être pas un tournant, mais c’est un avantage décisif qui facilitera grandement la vie des patients.»
Co-infection VIH/VHC
Bien que les trithérapies antirétrovirales hautement actives (HAART) permettent de maîtriser l’infection à VIH efficacement chez la majorité des patients et que les AAD permettent d’éliminer efficacement l’infection à VHC, l’ajout d’un AAD et de l’association IFN-PEG/RBV à un schéma HAART soulève des inquiétudes sur le plan de l’innocuité et du risque d’interactions pouvant compromettre l’efficacité de l’un ou l’autre traitement.
On a présenté au congrès les résultats d’un essai de phase III mené à double insu avec randomisation et placebo (essai 110), dont les sujets avaient reçu une association particulière d’antirétroviraux avec le schéma IFN-PEG/RBV ± télaprévir.
L’essai se subdivisait en deux parties. Dans la partie A, des patients co-infectés par le VIH et le VHC recevaient en sus du schéma IFN-PEG/RBV soit du télaprévir, soit un placebo, selon un rapport 1:1. Dans la partie B, des patients sous trithérapie antirétrovirale (soit une association éfavirenz + ténofovir + emtricitabine, soit atazanavir potentialisé par le ritonavir + ténofovir + emtricitabine ou lamivudine) recevaient, selon un rapport 2:1, soit du télaprévir, soit un placebo, en sus du schéma IFN-PEG/RBV. Tous les patients ont été traités pendant 48 semaines et ont été suivis pendant 24 semaines de plus.
Les chercheurs ont mesuré le taux d’ARN du VHC à divers moments. En outre, ils étaient à l’affût d’interactions médicamenteuses, d’effets indésirables, d’une remontée de la virémie et d’autres paramètres cliniques.
Dans la partie A, le taux de RVS 24 semaines après le traitement (RVS24) était de 71 % chez les patients qui avaient reçu du télaprévir, vs 33 % chez ceux qui avaient reçu un placebo.
Dans la partie B, le taux de RVS24 a atteint 80 % chez les patients qui avaient reçu du télaprévir et un schéma à base d’atazanavir, vs 50 % chez les témoins qui n’avaient pas reçu de télaprévir. Chez les patients qui avaient reçu un schéma à base d’éfavirenz, le taux de RVS24 a atteint 69 % vs 50 %, respectivement.
Fait digne de mention, le profil d’innocuité des schémas auxquels on avait ajouté du télaprévir était comparable à celui des schémas sans AAD, et les concentrations sériques d’éfavirenz et d’atazanavir étaient les mêmes, avec ou sans télaprévir. Il n’y a pas eu de remontée du taux de VIH dans la sang et, même si l’on a observé une baisse du nombre de cellules CD4+ chez les patients recevant à la fois du télaprévir ou un placebo et le schéma IFN-PEG/RBV, aucun effet indésirable imputable à l’infection à VIH n’a été signalé, fait valoir le Dr Sulkowski.
Bien que l’on ait dû augmenter la dose de télaprévir chez les patients qui recevaient aussi de l’éfavirenz, les données montrent que «l’augmentation de la dose de télaprévir en présence d’éfavirenz a semblé efficace pour maintenir l’exposition à cet agent», dit-il.
«Globalement, 74 % des patients ayant reçu du télaprévir en association avec le schéma IFN-PEG/RBV ont atteint une RVS, par comparaison à 45 % des patients ayant reçu le même schéma avec un placebo. Les interactions médicamenteuses avec le télaprévir et certains antirétroviraux, l’atazanavir/ritonavir et l’éfavirenz en particulier, n’étaient pas significatives sur le plan clinique», insiste le Dr Sulkowski.
Schémas sans IFN : une possibilité pour les années à venir
Plusieurs communications orales et par affiche présentées au congrès de 2012 ont porté sur divers schémas sans IFN qui contenaient un AAD expérimental, dont un agent administré 1 fois/jour en association avec la RBV.
Le Dr Gregory T. Everson, professeur titulaire de médecine, University of Colorado School of Medicine, Denver, et ses collaborateurs ont présenté des données montrant qu’un schéma à base de trois AAD expérimentaux – le daclatasvir, inhibiteur du complexe de réplication NS5A; l’asunaprévir, inhibiteur de la protéase NS3; et le BMS-791325, inhibiteur non nucléosidique de la polymérase NS5B – avait été associé à un taux de RVS élevé après 12 et 24 semaines de traitement chez des patients non cirrhotiques qui étaient atteints d’une infection chronique par le VHC de génotype 1 jamais traitée auparavant.
Le Dr Sulkowski et ses collaborateurs ont quant à eux présenté les résultats de l’association daclatasvir + sofosbuvir (inhibiteur de la polymérase du VHC) ± RBV chez des patients infectés par le VHC de génotype 1, 2 et 3 et traités pendant 24 semaines. Ils ont constaté que les schémas étaient associés à un taux de RVS de plus de 93 % et que, parmi les 126 patients infectés par un VHC de génotype 1, 96 % de ceux qui avaient atteint le cap de 12 semaines après le traitement avaient une RVS12, dont trois qui n’avaient pas atteint une RVS4.
Lors de l’essai ELECTRON, le Pr Edward John Gane, professeur titulaire de médecine, University of Auckland, Nouvelle-Zélande, et ses collaborateurs ont tenté de déterminer si des schémas comportant du sofosbuvir (analogue nucléotidique) en association ou non avec de l’IFN-PEG et/ou de la RBV, voire en monothérapie, pouvaient être efficaces chez des patients jamais traités ou déjà traités (répondeurs nuls).
Ils ont constaté que dans les infections à VHC de génotype 2 ou 3 (plus fréquentes à l’extérieur du Canada et des États-Unis, où les infections par le VHC de génotype 1 prédominent), le schéma sofosbuvir + RBV administré pendant 12 semaines était sûr et efficace, tant chez les patients jamais traités que chez les patients déjà traités, mais qu’une diminution de la durée du traitement ou de la dose de RBV pouvait nuire à l’efficacité.
Ils ont en outre découvert que chez les patients infectés par le VHC de génotype 1, la bithérapie sofosbuvir + RBV semblait avoir besoin d’un troisième agent, le GS-5885, inhibiteur de la polymérase NS5A, pour venir à bout des infections chez les patients jamais traités jusque-là. Le sofosbuvir et la RBV seuls ont donné lieu à une RVS chez 10 % seulement des répondeurs nuls, poursuivent-ils.
La Dre Anu Osinusi, chercheuse clinicienne, U.S. National Institute of Allergy and Infectious Diseases, Bethesda, Maryland, et ses collaborateurs ont présenté une étude distincte où l’on avait comparé l’association sofosbuvir + RBV à dose complète ou RBV à faible dose au sein d’une population citadine. Une analyse en intention de traiter a révélé que la RBV à dose complète était associée à 72 % de RVS4 et la RBV à faible dose, à 64 % de RVS4 (analyse en intention de traiter modifiée qui englobait un patient n’ayant pas terminé l’étude, mais ayant fait l’objet d’un suivi ultérieur). Les deux schémas ont été bien tolérés, et les deux ont permis une diminution significative de l’inflammation, affirme la Dre Osinusi.
Résumé
Il est clair que le traitement de l’hépatite C chronique évolue rapidement et qu’il s’améliore. De l’avis du Dr Raymond T. Chung, directeur de l’hépatologie, Massachusetts General Hospital, Boston, «la perspective de schémas exclusivement oraux, bien tolérés et hautement efficaces est excellente».
L’arrivée d’agents expérimentaux faisant obstacle efficacement aux mécanismes de résistance virale laisse entrevoir une simplification des schémas. À l’heure actuelle, la RBV s’impose lorsqu’on souhaite éviter l’IFN, ce qui donne lieu à des schémas sous-optimaux, mais de nouvelles associations à base d’AAD pourraient ouvrir la porte à des schémas sans IFN. L’ajout d’un AAD au traitement de l’hépatite C est un pas vers une plus grande individualisation du traitement.