Comptes rendus
De nouvelles données sur le point de redéfinir la prise en charge optimale de l’hypertension artérielle pulmonaire
Le présent compte rendu est fondé sur des données médicales présentées lors d'un congrès de médecine reconnu ou publiées dans une revue avec comité de lecture ou dans un commentaire signé par un professionnel de la santé reconnu. La matière abordée dans ce compte rendu s'adresse uniquement aux professionnels de la santé reconnus du Canada.
FRONTIÈRES MÉDICALES - CHEST 2013
Chicago, Illinois / 26-31 octobre 2013
Chicago - Le traitement de l’hypertension artérielle pulmonaire (HTAP) évolue. À preuve, des conférenciers du congrès Chest 2013 considèrent maintenant que la normalisation de la fonction ventriculaire droite est un objectif thérapeutique viable, à tout le moins chez certains patients. Il s’agit là d’un grand pas en avant. La surcharge ventriculaire droite imputable à la vasoconstriction des artères pulmonaires est un élément clé du processus physiopathologique terminal que l’on qualifiait jadis d’irréversible. Les objectifs du traitement de l’HTAP sont passés d’une simple amélioration de la qualité de vie du vivant des patients à la prolongation de la survie. Cette nouvelle orientation se reflète dans les essais cliniques récents et en cours, la diminution des symptômes en tant que paramètre principal de l’efficacité ayant fait place à la protection contre des paramètres majeurs dénotant la progression de la maladie tels que l’hospitalisation et la mort imputables à l’HTAP. On ignore toujours dans quelle mesure un diagnostic plus précoce et l’optimisation du traitement contribuent l’un et l’autre à l’amélioration des taux de survie dans l’HTAP, mais les experts s’entendent de plus en plus pour dire que les traitements actuels n’ont pas qu’une visée palliative.
Rédactrice médicale en chef : Dre Léna Coïc, Montréal, Québec
Un changement fondamental s’est opéré dans les objectifs du traitement de l’hypertension artérielle pulmonaire (HTAP) à la lumière de données montrant que la maîtrise efficace de l’hypertension pulmonaire ralentit et peut même, dans certains cas, stopper la cascade des événements pathologiques aboutissant à la dysfonction pulmonaire et à l’insuffisance cardiaque droite. De l’avis d’experts ayant pris la parole lors d’une série de symposiums au congrès Chest 2013, c’est aux premiers stades de la maladie que l’on a les meilleures chances d’infléchir l’évolution naturelle de l’HTAP, mais le traitement de l’HTAP va maintenant au-delà d’améliorations fonctionnelles passagères.
«Je suis d’accord pour dire que l’on peut normaliser la fonction ventriculaire droite et l’hémodynamique chez certains patients. Il s’agit d’une minorité de patients, mais je pense que l’on peut remettre la plupart des patients sur les rails dans le but de prévenir les hospitalisations liées à l’HTAP», souligne le Dr Charles D. Burger, directeur du Service de pneumologie et de soins intensifs, Mayo Clinic, Jacksonville, Floride. Le Dr Burger – qui était le conférencier d’un symposium sur l’HTAP – reconnaît qu’il s’agit d’un changement d’orientation majeur. D’autres experts abondaient dans ce sens.
«Aujourd’hui, mon objectif – surtout aux stades précoces de l’HTAP – est de normaliser le cœur droit», renchérit le Dr Rajan Saggar, Division de pneumologie et de soins intensifs, David Geffen School of Medicine at the University of California, Los Angeles. «Dans le cadre d’essais cliniques, je pense que nous sommes en mesure d’analyser les effets du traitement sur des paramètres majeurs et non seulement sur la qualité de vie.»
Les essais cliniques sur l’HTAP vont déjà dans ce sens, remplaçant le test de marche de 6 minutes (TM6M) par un paramètre principal axé sur les événements. Le premier de ces essais, intitulé SERAPHIN (Study with an Endothelin Receptor Antagonist in Pulmonary Arterial Hypertension to Improve Clinical Outcomes), vient de se terminer (Pulido et al. N Engl J Med 2013;369;9:809-18). La dose la plus efficace d’un agent novateur, le macitentan, a été associée à une réduction de 45 % (p<0,001) du risque de survenue de l’un des événements du paramètre principal regroupant la morbidité et la mortalité. Le macitentan a été homologué récemment pour le traitement de l’HTAP aux États-Unis et au Canada.
Au moins deux autres essais multicentriques d’envergure sont en cours. Dans l’un d’eux, intitulé GRIPHON (Selexipag in Pulmonary Arterial Hypertension), on compare un nouvel agoniste oral des récepteurs de la prostacycline à un placebo. Dans l’autre, intitulé AMBITION (First-Line Ambrisentan and Tadalafil Combination Therapy in Subjects with Pulmonary Arterial Hypertension), on compare l’association d’un antagoniste des récepteurs de l’endothéline (ARE) et un inhibiteur de la phosphodiestérase de type 5 (PDE-5) avec l’un et l’autre agent en monothérapie quant à l’intervalle précédant la survenue d’un échec clinique.
Marqueurs d’un bénéfice
«Nous devons évaluer l’impact des traitements actuels sur l’issue clinique et non seulement sur la capacité fonctionnelle, et c’est d’ailleurs ce que nous voyons maintenant dans les essais d’envergure dont les patients sont suivis à long terme», souligne le Dr Sean Studer, médecin chef, Woodhull Medical Center, New York University, New York. «Pendant trop longtemps, nous nous sommes contentés de regarder la distance parcourue au TM6M; or, ce paramètre témoigne uniquement de l’effet du traitement sur la capacité fonctionnelle. Si nous partons du principe que les paramètres doivent changer, il faut nous tourner du côté des essais axés sur la survenue d’événements.»
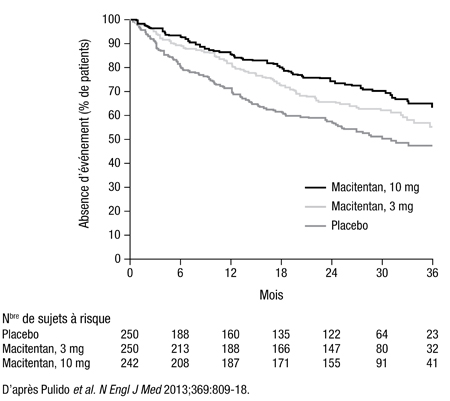
Dans l’essai SERAPHIN, qui a donné lieu à plusieurs nouvelles études satellites présentées au congrès Chest 2013, la durée médiane du suivi était d’environ 2,2 ans. Le paramètre principal mixte regroupait un décès, une septostomie atriale, une greffe du poumon, le début d’un traitement par un prostanoïde, ou l’aggravation de l’HTAP. Comparativement à un placebo, les doses de 3 mg et de 10 mg de macitentan ont réduit significativement le risque de survenue d’un événement du paramètre principal, mais la dose de 10 mg a été plus efficace tout en offrant une tolérabilité comparable (Figure 1). Dans le cas du paramètre secondaire mixte – qui regroupait les hospitalisations et les décès imputables à l’HTAP –, la dose de 10 mg de macitentan a donné lieu à une réduction de 50 % (p<0,001) par rapport au placebo durant l’essai.
Figure 1. Effet du macitentan sur le paramètre principal regroupant la survenue d’un premier événement lié à l’hypertension artérielle pulmonaire et la mortalité toutes causes confondues
Parmi les essais multicentriques de phase III dans l’HTAP, SERAPHIN est le plus long et compte parmi les plus importants jamais réalisés. Un certain nombre d’études satellites prévues au protocole, dont plusieurs ont été présentées au congrès Chest 2013, génèrent déjà de nouvelles données sur l’HTAP, notamment en déterminant les marqueurs physiopathologiques et cliniques de la progression les plus utiles. Dans une étude satellite présentée au congrès Chest 2013, les données ont étayé l’utilité pronostique d’une amélioration de la classe fonctionnelle (CF) de l’Organisation mondiale de la Santé (OMS).
«Cette étude satellite donne à penser que, sur le plan clinique, l’amélioration de la CF est un objectif significatif et un marqueur simple du bénéfice thérapeutique», explique le Dr Rogerio Souza, Département de pneumologie, Université de Sao Paulo, Brésil. «Les données indiquent que le maintien de la CF III ne devrait pas être considéré comme optimal. On devrait plutôt envisager un traitement additionnel afin d’atteindre la CF II, voire mieux.»
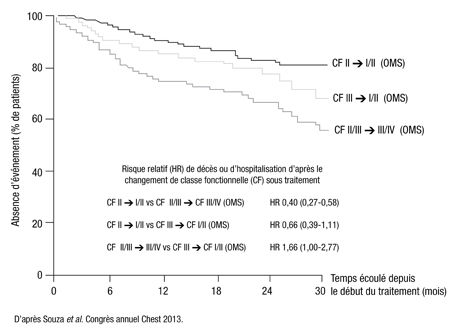
Dans cette étude satellite, les patients étaient stratifiés en fonction du changement de CF par rapport à la CF initiale, puis comparés quant au risque relatif de survenue de l’un des deux événements majeurs qui constituaient le paramètre mixte et que l’on peut facilement mesurer, à savoir une hospitalisation ou la mort imputables à l’HTAP. Au départ, un peu plus de la moitié des patients étaient de CF II, et la quasi-totalité des autres, de CF III (<2 % de CF IV).
Diminution des taux d’hospitalisation
Sur une période de plus de 2 ans de traitement, le risque d’hospitalisation ou de décès imputables à l’HTAP était significativement plus faible chez les patients qui étaient de CF II au départ et le sont demeurés ou sont passés à la CF I que chez les patients dont la CF s’était détériorée. De même, toujours pour le paramètre regroupant les hospitalisations et les décès, la courbe de survie était plus favorable chez les patients qui étaient de CF III au départ et qui sont passés à la CF II que chez ceux qui sont demeurés dans la CF III ou dont la CF s’est détériorée, mais l’écart n’a pas atteint le seuil de significativité (Figure 2).
«Cette étude satellite visait à évaluer la probabilité d’éviter l’hospitalisation ou la mort associée au maintien du patient dans la CF II ou au passage de la CF III à la CF II, sans égard au traitement, mais le macitentan, comparativement au placebo, a permis d’augmenter la proportion de patients dont la CF s’est améliorée et de réduire la proportion de patients dont la CF s’est détériorée», souligne le Dr Souza. Cette étude ne comportait pas de groupe de comparaison sous traitement actif, mais la liaison du macitentan aux deux récepteurs de l’endothéline et sa meilleure pénétration tissulaire comparativement à celle des ARE présentement disponibles ont motivé son développement clinique.
Figure 2. Décès et hospitalisation imputables à l’HTAP
Au-delà de la distance parcourue au TM6M
L’atteinte ou le maintien d’une CF II est nettement plus utile qu’une augmentation de la distance parcourue au TM6M. Même si les valeurs initiales de la CF et de la distance parcourue au TM6M sont de puissants indicateurs pronostiques, la variation de la distance parcourue au TM6M – contrairement à l’amélioration ou au maintien de la CF II – n’a pas été corrélée avec des paramètres clés comme l’hospitalisation et la mort. L’impossibilité d’établir une corrélation entre la variation de la distance parcourue au TM6M sous traitement et une amélioration du pronostic – d’abord objectivée hors de tout doute par une méta-analyse (Savarese et al. J Am Coll Cardiol 2012;60:1192-201) – a été de nouveau mise en évidence dans une étude satellite de SERAPHIN présentée au congrès annuel 2013 de la European Society of Cardiology (ESC) (Galiè et al. Résumé 1061).
«Les patients qui, sous traitement, arrivent à parcourir une plus grande distance au TM6M se sentent mieux, bien sûr, mais les données semblent indiquer que cette observation n’est pas révélatrice de leur pronostic à long terme», explique le Dr Souza, ce qui indique que la distance parcourue au TM6M pourrait bien être une mesure relativement transitoire qui ne reflète pas étroitement la cascade physiopathologique aboutissant à une surcharge ventriculaire droite. La vasoconstriction des artères pulmonaires – qui signe l’HTAP – est considérée comme un élément clé de la physiopathologie, qui comprend le cercle vicieux réponse inflammatoire à la hausse–fibrose de l’intima–hypertrophie.
En fait, tous les traitements actuellement utilisés dans l’HTAP – que ce soit les ARE, les inhibiteurs de la PDE-5, les analogues de la prostacycline ou le riociguat, premier activateur de la guanylate cyclase soluble (GCs) homologué récemment – diminuent la vasoconstriction des artères pulmonaires. De nombreuses cibles thérapeutiques, y compris l’endothéline-1 et la prostacycline, jouent un rôle dans les déséquilibres bien établis qui contribuent directement aux événements pathologiques de l’HTAP, notamment la prolifération des cellules musculaires lisses et des fibroblastes responsable de l’hypertrophie vasculaire et cardiaque qui caractérise la progression de la maladie.
L’activité vasodilatatrice des traitements actuels est essentielle au soulagement des symptômes qu’ils procurent, mais les efforts que l’on déploie pour améliorer les résultats à long terme partent du principe que ces agents peuvent infléchir l’évolution naturelle de l’HTAP, surtout s’ils sont utilisés tôt. L’amélioration de la fonction cardiaque pourrait être l’un des paramètres les plus robustes de l’efficacité du traitement compte tenu du rôle clé de l’insuffisance cardiaque droite dans la détérioration clinique. Même si l’on surveille la fonction cardiaque dans les essais cliniques sur l’HTAP depuis longtemps déjà, il était impossible en 12 ou 16 semaines – durée typique des essais antérieurs – de confirmer une amélioration durable. Les essais à long terme – comme SERAPHIN, AMBITION et GRIPHON – permettent non seulement de surveiller l’effet d’une stratégie thérapeutique particulière sur la fonction cardiaque, mais aussi de mieux corréler l’ampleur du changement de la fonction cardiaque et l’issue clinique.
Selon les résultats d’une étude satellite de SERAPHIN présentée au congrès Chest 2013, les valeurs initiales des marqueurs de l’hémodynamique cardiopulmonaire sont d’importants prédicteurs de l’issue clinique, mais les chercheurs n’ont pas réussi à corréler leur variation à 6 mois et le paramètre principal. Les variables évaluées dans cette étude étaient l’index cardiaque, les résistances vasculaires pulmonaires (RVP), et le taux de NT-proBNP (fragment N-terminal du précurseur du BNP). Ces données n’excluent pas qu’un traitement ou un suivi plus long confirmerait l’effet bénéfique de leur variation, mais elles semblent indiquer que nous avons besoin de plus de données pour définir les éléments clés à l’origine des événements cliniques.
Dans cette étude satellite, 145 des 742 sujets de l’étude SERAPHIN ont subi un cathétérisme cardiaque droit au départ et après 6 mois de traitement. Chez les sujets sous placebo, l’index cardiaque, les RVP et le taux de NT-proBNP s’étaient détériorés après 6 mois. En revanche, les chercheurs ont observé une amélioration des trois paramètres chez les patients qui recevaient 3 mg ou 10 mg de macitentan. Lorsqu’ils ont stratifié les patients en quartiles d’après les valeurs initiales et à 6 mois de l’index cardiaque, des RVP et du taux de NT-proBNP, ils ont noté une corrélation graduelle entre les pires valeurs et les pires résultats cliniques en fin d’étude. Par contre, lorsque les patients étaient stratifiés en quartiles d’après la variation des valeurs à 6 mois et l’issue clinique en fin d’étude, les différences n’étaient pas significatives.
«Cette étude montre que les valeurs absolues de l’index cardiaque, des RVP et du taux de NT-proBNP sont révélatrices de l’issue clinique à long terme et qu’il est important de les surveiller chez les patients atteints d’HTAP», précise le Dr Richard N. Channick, directeur du programme d’hypertension pulmonaire et de thromboendarteriectomie, Massachusetts General Hospital, Boston. «Cependant, même si le macitentan avait amélioré tous ces paramètres après 6 mois de traitement, la variation n’a pas semblé déterminante quant au risque de morbidité et de mortalité.»
La variable clé pourrait, une fois de plus, être le traitement précoce. Dans une autre étude satellite de SERAPHIN présentée au congrès Chest 2013, les résultats obtenus chez 267 patients jamais traités auparavant ont été stratifiés selon que leur HTAP était récente (diagnostic dans les 6 mois précédant la randomisation) ou établie (HTAP symptomatique depuis plus longtemps). Comme on l’a observé avec des données antérieures d’un registre, les sujets sous placebo dont la maladie était récente avaient un pronostic plus sombre que les sujets sous placebo dont la maladie était établie malgré une sévérité comparable au départ. Le macitentan a néanmoins amélioré l’issue clinique dans les deux groupes de patients.
Figure 3. Décès et hospitalisations imputables à une HTAP récente ou établie chez des patients jamais traités : macitentan vs placebo
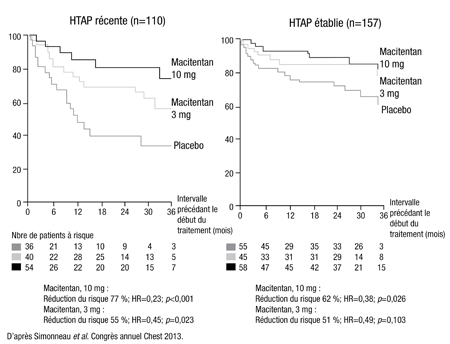
«Le macitentan dosé à 10 mg a réduit le risque d’hospitalisation et de décès imputables à l’HTAP de 77 % chez les patients dont l’HTAP était récente et de 62 % chez ceux dont l’HTAP était établie», précise le Dr Gerald Simonneau, chef du Service de pneumologie et de soins intensifs, Hôpital Kremlin-Bicêtre, Université Paris Sud, France (Figure 3). Ces données montrent que tous les patients – que leur maladie soit récente ou non – bénéficient du macitentan, dit-il, mais ce sont aussi des données importantes «à l’appui d’un diagnostic et d’un traitement plus précoces».
Évolution de la prise en charge de l’HTAP
Diverses variables – notamment un diagnostic plus précoce, un éventail plus large d’options thérapeutiques et de meilleurs soins de soutien – ont fait évoluer la prise en charge de l’HTAP. Dans l’ensemble, les patients atteints d’HTAP vivent plus longtemps, affirme la Dre Vallerie McLaughlin, directrice du programme d’hypertension pulmonaire, University of Michigan, Ann Arbor. L’HTAP demeure une maladie progressive et incurable, reconnaît-elle, mais l’optimisation des stratégies de traitement améliore l’issue clinique, même lorsque la maladie est avancée.
«L’HTAP est probablement réversible dans quelques cas seulement, mais la préservation de la fonction ventriculaire droite pourrait prolonger la survie, même chez les patients qui souffrent de fibrose pulmonaire avancée», poursuit la Dre McLaughlin, qui est d’accord pour dire que le traitement est passé d’une ère où l’on aspirait surtout à une amélioration fonctionnelle à une ère où l’on aspire maintenant à une amélioration de l’issue clinique.
Conclusion
Le traitement de l’HTAP a fait un bond en avant, à en juger par des experts qui ont pris la parole lors d’une série de symposiums et de séances scientifiques au congrès Chest 2013. Ce changement se reflète surtout dans l’avènement d’essais axés sur la survenue d’événements. La variation de la distance parcourue au TM6M – marqueur d’une amélioration de la capacité fonctionnelle – a été le paramètre dominant pendant une dizaine d’années, mais des résultats d’études montrent maintenant que les options thérapeutiques actuelles peuvent diminuer la morbidité et la mortalité. Le premier essai axé sur la survenue d’événements – lors duquel on a comparé un nouvel ARE à un placebo – vient de se terminer. Les études futures, à l’image de certaines études en cours, viseront de plus en plus à comparer deux agents actifs, l’objectif ultime étant de déterminer quelles stratégies permettent le mieux de maîtriser les processus aboutissant aux événements terminaux.