Comptes rendus
Le rôle des agents biologiques dans la maîtrise du rhumatisme psoriasique
Le présent compte rendu est fondé sur des données médicales présentées lors d'un congrès de médecine reconnu ou publiées dans une revue avec comité de lecture ou dans un commentaire signé par un professionnel de la santé reconnu. La matière abordée dans ce compte rendu s'adresse uniquement aux professionnels de la santé reconnus du Canada.
PERSPECTIVE PROFESSIONNELLE - Point de vue sur des communications présentées à l’Assemblée annuelle de la Société canadienne de rhumatologie
Victoria, Colombie-Britannique / 28-31 mars 2012
Sous la direction de :
Majed M. Khraishi, MB, BSc, FRCPC
Directeur médical (rhumatologie)
Nexus Clinical Research
Professeur de clinique en médecine (rhumatologie)
Memorial University of Newfoundland
St. John’s (Terre-Neuve-et-Labrador)
Introduction
Le rhumatisme psoriasique (RPs) est une maladie inflammatoire chronique dont le tableau clinique est hétérogène; en effet, au nombre variable d’articulations touchées – une seule ou plusieurs –, s’ajoute une atteinte cutanée de sévérité variable. Jusqu’à 40 % des patients atteints de psoriasis souffrent de RPs1. Le RPs se distingue de la polyarthrite rhumatoïde (PR) à bien des égards et non seulement par la présence de lésions psoriasiques. Il est par exemple associé à une plus forte probabilité d’inflammation dans les articulations distales de même qu’à une plus forte probabilité d’atteinte asymétrique des articulations. La probabilité d’un taux élevé de facteur rhumatoïde est beaucoup plus forte dans le RPs que dans la PR. On croyait jadis que le RPs avait une évolution moins agressive que la PR, mais des études récentes donnent tout lieu de croire que le risque de progression radiographique est comparable2. L’étude des patients d’une clinique que l’on jugeait représentative a objectivé 67 % de cas d’atteinte érosive3. Environ 20 % des patients ont fini par développer
une forme hautement destructrice et invalidante de RPs4.
Les traitements approuvés pour le traitement de la polyarthrite rhumatoïde (PR) n’ont pas tous fait la preuve de leur efficacité contre le rhumatisme psoriasique (RPs), maladie inflammatoire parfois plus difficile à maîtriser. De plus, l’efficacité relative de ces traitements est moins bien définie dans le RPs que dans la PR, cette dernière ayant fait l’objet d’un plus grand nombre d’études multicentriques dont les paramètres étaient spécifiques de la maladie.
La Ligue européenne contre le rhumatisme (EULAR) a récemment formé un groupe de travail dont la mission est de colliger des données cliniques sur l’efficacité des options actuelles dans le traitement du RPs5. Une revue de la littérature systématique a mis en lumière des preuves de qualité variable montrant que les AINS, les agents de rémission (DMARD), les glucocorticoïdes et les inhibiteurs
du facteur de nécrose tumorale (anti-TNF) atténuent les signes et les symptômes du RPs. Ce sont surtout les études sur les anti-TNF qui ont objectivé la possibilité de ralentir la progression du RPs. Les données semblent indiquer que le choix du traitement doit être fonction de la sévérité de l’évolution de la maladie chez chaque patient.
Tant dans le RPs que dans la PR, on se demande dans quel ordre les agents doivent être administrés pour maîtriser le RPs. Certes, il est raisonnable de s’en tenir aux agents les mieux tolérés qui soulagent les symptômes, mais la démarche consistant à utiliser un traitement énergique au début de la maladie pour couper court à la progression de la maladie et à une atteinte articulaire irréversible est aussi séduisante, surtout dans les cas où la maladie progresse rapidement ou est sévère. Lorsqu’il a fait sa revue de la littérature, le groupe de travail de l’EULAR ne cherchait pas à établir un algorithme de traitement, mais il a tout de même classé les preuves à l’appui des différentes options de traitement en fonction de leur qualité et de divers paramètres, ce qui permet d’orienter la prise de décisions
thérapeutiques.
Au départ, le groupe de travail de l’EULAR avait l’intention de limiter son analyse, pour chacun des agents d’usage courant dans le RPs, aux essais comparatifs avec randomisation menés à double insu (ECR). Cependant, les auteurs ont autorisé l’inclusion dans leur analyse de données d’études d’observation et de cohortes sur les AINS et les DMARD en raison du nombre limité d’ECR dans ces
classes de médicaments. Ce sont les études sur les anti-TNF qui ont généré le plus de données, et ce sont aussi les seules à avoir généré des données d’efficacité de niveau 1.
Dans l’ensemble, nous avons peu de données à l’appui du soulagement des symptômes par les AINS, les DMARD et les glucocorticoïdes chez les patients atteints de RPs. Parmi les deux essais à double insu sur les AINS, une évaluation du nimésulide a associé cet agent à une diminution significative du score de douleurs, de raideurs matinales et d’articulations gonflées après 4 semaines. L’autre ECR, qui portait sur le célécoxib, a objectivé un avantage par rapport au placebo à 2 semaines, mais l’écart n’était pas significatif à 12 semaines, ce qui pourrait dénoter un effet placebo prononcé. D’autres études sans placebo ont confirmé la possibilité de soulager les symptômes avec les AINS, mais nous n’avons aucune donnée pour déterminer si l’efficacité varie d’un AINS à l’autre dans le RPs.
Traitements actuels
Dans le cas des DMARD, la qualité des données varie considérablement, et peu d’ECR ont été réalisés. Par exemple, le méthotrexate (MTX) a fait l’objet de trois ECR dans le RPs, mais le nombre total de patients randomisés n’atteignait que 93. Bien que le MTX ait été associé à une diminution des symptômes, une analyse cas-témoin n’a pas objectivé de protection contre la progression radiographique. L’efficacité de la sulfasalazine pour maîtriser l’arthrite périphérique et le psoriasis est étayée par un plus grand volume de données, mais la seule petite étude cas-témoin qui ait porté sur la protection contre la progression radiographique n’a pas fait ressortir d’avantage à cet égard. De même, des ECR ont associé la cyclosporine, le léflunomide et les sels d’or à un avantage sur le plan des symptômes articulaires, mais le léflunomide a été le seul de ces trois agents à être associé à un bénéfice dans le psoriasis. Les auteurs ont été incapables de trouver suffisamment de données pour déterminer l’efficacité de l’azathioprine, de la chloroquine, de la D-pénicillamine, de l’acide fumarique ou de la colchicine.
Si l’on en juge par le groupe de travail de l’EULAR, aucun ECR n’étaye l’efficacité des glucocorticoïdes, bien qu’ils soient largement utilisés. Il ressort de nombreux articles de synthèse publiés que les glucocorticoïdes soulagent efficacement les symptômes du RPs, mais le groupe de travail estime que nous avons besoin d’autres données, non seulement pour juger de leur efficacité par rapport à d’autres options, mais aussi pour évaluer cette efficacité dans un contexte d’innocuité compte tenu des nombreux risques associés à l’usage chronique des glucocorticoïdes.
Anti-TNF et protection contre les lésions radiographiques
Le nombre substantiel d’essais comparatifs sur les anti-TNF contraste avec le faible volume de données sur les AINS, les DMARD et les glucocorticoïdes. Le groupe de travail a repéré 11 ECR qui réunissaient au total plus d’un millier de patients atteints de RPs. Ces études étaient généralement assez rigoureuses quant à l’évaluation objective de l’effet du traitement sur les symptômes articulaires et les lésions psoriasiques. Certaines études visaient à évaluer l’amélioration de paramètres tels que les symptômes rachidiens, les dactylites, les enthésites et les lésions unguéales. La plupart des études évaluaient l’effet du traitement sur la progression radiographique.
En général, les anti-TNF ont été associés à un bénéfice selon la plupart des paramètres analysés, y compris une amélioration globale de la santé selon les questionnaires d’évaluation. Parmi les bénéfices associés aux anti-TNF, les plus notables étaient la protection contre les lésions radiographiques, tant à 6 qu’à 12 mois, et l’amélioration systématique du score PASI (Psoriasis Area and Severity
Index). Dans les neuf études qui évaluaient le score PASI, tous les anti-TNF se sont révélés supérieurs au placebo, à 12 comme à 24 semaines.
Les ECR évalués par le groupe de travail de l’EULAR n’ont pas associé les anti-TNF à une toxicité importante. Cependant, le groupe de travail affirme qu’un suivi plus long serait utile pour que l’on puisse mieux cerner le risque associé à ces agents. Le groupe de travail a tenté d’évaluer l’efficacité relative des divers anti-TNF, mais n’a pas réussi à repérer de différences significatives entre les agents quant
aux manifestations articulaires ou cutanées.
Différences d’efficacité relative
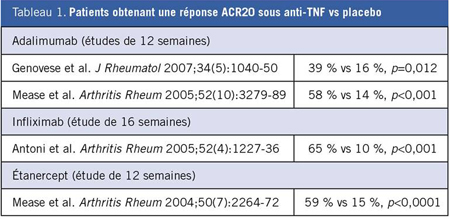
Cependant, selon une autre analyse détaillée d’études publiées sur des anti-TNF, il pourrait y avoir des différences d’efficacité relative6. En l’absence de comparaisons directes, les auteurs ont utilisé une approche mixte de traitements afin d’évaluer l’efficacité relative de l’étanercept, de l’infliximab et de l’adalimumab, à savoir les trois anti-TNF qui, de l’avis des auteurs, sont les plus prescrits dans le
RPs. L’analyse portait sur tous les ECR dont le paramètre principal était une réponse ACR20 (amélioration de 20 % des critères de l’American College of Rheumatology) après au moins 3 mois de traitement à la posologie standard. Les quatre études qui répondaient à ces critères de sélection regroupaient 820 patients au total.
Même si les anti-TNF ont été associés à des résultats significativement meilleurs que le placebo (Tableau 1), les auteurs ont fait état de différences entre les divers agents quant à la probabilité d’un bénéfice selon une approche bayésienne fondée sur des comparaisons par paire. Malgré les limites inhérentes à des comparaisons croisées d’essais cliniques – pensons par exemple aux différences
éventuelles d’une étude à l’autre quant aux populations de patients –, les auteurs ont constaté que la probabilité relative (OR) d’obtenir une réponse ACR20 était plus forte sous adalimumab que sous infliximab et plus forte sous étanercept que sous adalimumab. En termes cliniques, la probabilité que l’étanercept soit l’anti-TNF le plus efficace pour permettre l’obtention d’une réponse ACR20 est de 71 %. En l’absence d’essais comparatifs, affirment les auteurs de cette analyse, ces données pourraient être utiles pour guider le choix du premier traitement. Cela dit, des études comparatives directes s’imposent pour que l’on puisse trancher.
Données à l’appui d’un traitement précoce
Ces données semblent indiquer que les anti-TNF ne seraient pas interchangeables dans le traitement de première intention du RPs, mais on se demande de plus en plus quel serait le moment idéal pour amorcer le traitement par un anti-TNF par rapport aux autres options, car il a déjà été démontré qu’un traitement précoce pouvait mieux protéger le patient contre la progression de la maladie. Dans une étude réalisée par la University of Toronto Psoriatic Arthritis Clinic, Ontario, des patients faisant l’objet d’un suivi prospectif ont été répartis en deux groupes : ceux dont le diagnostic remontait à 2 ans ou moins et ceux dont le diagnostic remontait à plus de 2 ans7.
L’atteinte articulaire était moins marquée dans le premier groupe (n=436) que dans le second (n=641). Bien que les sujets du premier groupe – comparativement à ceux du second – aient été plus jeunes et plus susceptibles d’être traités par un DMARD, l’atteinte clinique était moindre parmi les patients dont la maladie était plus récente, même après prise en compte de l’effet de l’âge, du sexe, du niveau
de scolarité, des signes articulaires cliniques à la première visite et du traitement.
Des conclusions similaires se sont dégagées d’études présentées au congrès 2012 de la Société canadienne de rhumatologie (SCR)8. Dans cette étude, 196 patients suivis dans une clinique de RPs ont été stratifiés selon l’ancienneté de leur maladie (≥2 ans ou <2 ans). Bien que les deux groupes aient été similaires quant au sex ratio et à la médiane d’âge, les anomalies radiographiques au niveau des mains, des poignets et des pieds étaient significativement plus nombreuses chez les sujets dont le RPs était plus ancien. Même si les patients dont le RPs était plus récent avaient des scores psoriasiques plus élevés, leur qualité de vie s’est améliorée davantage sous l’effet du traitement, ce qui dénote le rôle prédominant de la douleur articulaire.
Signes précoces de détérioration articulaire
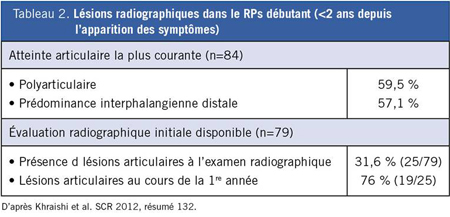
Ces résultats sont compatibles avec la théorie voulant qu’un traitement précoce soit utile pour réduire le risque de lésions articulaires et, en outre, une analyse distincte réalisée par les mêmes auteurs a permis de constater que la détérioration articulaire commençait tôt9. Chez les 84 patients dont le RPs remontait à <2 ans, 32 % présentaient des signes d’atteinte radiographique. Parmi ces patients, 76 % montraient déjà des signes radiographiques d’atteinte au cours de la première année. Les auteurs précisent que 59,5 % des patients présentaient une atteinte polyarticulaire et 57,1 %, une atteinte à prédominance interphalangienne distale (Tableau 2). À la lumière de ces résultats, les auteurs concluent que le diagnostic et une prise en charge précoces pourraient être une stratégie importante pour alléger le fardeau de morbidité.
Potentiel de régression des lésions
L’idéal est probablement d’amorcer un traitement permettant de prévenir l’apparition de lésions articulaires au début de la maladie, mais quelques données fascinantes semblent indiquer que les anti-TNF pourraient même faire régresser les lésions déjà présentes. Comme c’est le cas aussi dans le traitement de la PR, on observe chez plusieurs patients atteints de RPs une régression importante des lésions sur les clichés radiographiques après le début du traitement par un anti-TNF. Chez un patient, on a rapporté une amélioration du score d’érosion et une réduction des pincements articulaires dans les mains et les pieds après le début du traitement par l’étanercept10.
De même, une analyse distincte d’études radiographiques réalisées sur une période de 3 ans chez plusieurs patients recevant un traitement à long terme par l’étanercept a objectivé la réparation d’érosions osseuses11. Des études prospectives plus vastes s’imposent pour que l’on puisse évaluer cet effet plus à fond.
Nous avons besoin d’études prospectives pour prouver qu’un traitement précoce et énergique du RPs réduit le risque de progression vers une incapacité sévère, mais c’est une attente qui paraît raisonnable. De plus, même s’il est logique de ne pas prescrire d’anti-TNF tant que des lésions articulaires ne sont pas apparues, à plus forte raison si l’un ou plusieurs de ces agents font la preuve qu’ils peuvent contribuer à la régénération osseuse, il y a fort à parier que la meilleure stratégie reposera sur l’individualisation des soins. Le volume croissant de données indiquant un degré acceptable d’innocuité et de tolérabilité des anti-TNF dans le RPs facilitera l’utilisation de ces agents chez les candidats appropriés.
Résumé
Vu le nombre limité d’ECR sur les AINS et les DMARD, on ne sait pas trop quand on devrait mettre fin au traitement par l’un de ces agents pour passer à autre chose chez les patients atteints de RPs évolutif. L’administration d’AINS et de DMARD est peut-être une démarche raisonnable chez les patients atteints d’une forme légère de RPs, mais les données les plus probantes à l’appui d’une maîtrise de la maladie, surtout au niveau radiographique, proviennent toutes d’études sur des anti-TNF. Le traitement précoce par un anti-TNF serait particulièrement prometteur pour préserver l’intégrité des structures articulaires et réduire le risque d’incapacité progressive. On s’emploie actuellement à formuler des recommandations plus directives afin de définir le rôle des anti-TNF dans le traitement de première intention.
Références
1. Khraishi et al. High prevalence of psoriatic arthritis in a cohort of patients with psoriasis seen in a dermatology practice. J Cutan Med Surg 2012;16(2):122-7.
2. Rahman et al. Comparison of radiological severity in psoriatic arthritis and rheumatoid arthritis. J Rheumatol 2001;28(5):1041-4.
3. Torre Alonso et al. Psoriatic arthritis (PA): a clinical, immunological and radiological study of 180 patients. Rheumatol 1991;30(4):245-50.
4. Gladman et al. Psoriatic arthritis: epidemiology, clinical features, course, and outcome. Ann Rheum Dis 2005;64 (Suppl 2):ii14-7.
5. Ash et al. A systematic literature review of drug therapies for the treatment of psoriatic arthritis: current evidence and meta-analysis informing the EULAR recommendations for the management of psoriatic arthritis. Ann Rheum Dis 2012;71(3):319-26.
6. Migliore et al. Indirect comparison of etanercept, infliximab, and adalumimab for psoriatic arthritis: mixed treatment comparison using placebo as common comparator. Clin Rheumatol 2012;31(1): 133-7.
7. Gladman et al. Do patients with psoriatic arthritis who present early fare better than those presenting later in the disease? Ann Rheum Dis 2011;70(12):2152-4.
8. Khraishi et al. Comparative analysis of the cohorts with early and established psoriatic arthritis (PsA). Société canadienne de rhumatologie, Victoria, C.-B., 2012, résumé 133.
9. Khraishi et al. Early radiographic changes in patients with psoriatic arthritis. Société canadienne de rhumatologie, Victoria, C.-B., 2012, résumé 132.
10. Eder L, Chandran V, Gladman DD. Repair of radiographic joint damage following treatment with etanercept in psoriatic arthritis is demonstrable by 3 radiographic methods. J Rheumatol 2011;38(6):1066-70.
11. Garcia-Valladares I, Cuchacovich R, Espinoza LR. Psoriatic arthritis: radiographic joint repair following etanercept therapy. J Rheumatol 2012;39(1):185; réponse de l’auteur 186.