Comptes rendus
Des résultats d’essais cliniques étayent le recours à des stratégies plus énergiques pour la détection précoce de l’hypertension pulmonaire
Le présent compte rendu est fondé sur des données médicales présentées lors d'un congrès de médecine reconnu ou publiées dans une revue avec comité de lecture ou dans un commentaire signé par un professionnel de la santé reconnu. La matière abordée dans ce compte rendu s'adresse uniquement aux professionnels de la santé reconnus du Canada.
FRONTIÈRES MÉDICALES - 36e Congrès annuel de la European Society of Cardiology (ESC)
Barcelone, Espagne / 30 août-3 septembre 2014
Barcelone - L’hypertension artérielle pulmonaire (HTAP) doit être traitée plus tôt et plus énergiquement, à en juger par une nouvelle analyse d’essais cliniques visant à évaluer la mortalité et la morbidité. Ayant montré que l’issue est d’autant plus favorable que le traitement est amorcé à un stade précoce de la maladie, ces essais ont réorienté la pratique, notamment en y intégrant un diagnostic précoce grâce au dépistage de la maladie au sein des populations à risque. Ainsi, si la prise en charge de l’HTAP était naguère axée sur une approche palliative ayant pour objectif de soulager les symptômes à un stade avancé de la maladie, elle vise maintenant à traiter la maladie activement le plus tôt possible en fonction du profil du patient afin d’en arrêter ou d’en ralentir la progression. Outre l’importance grandissante que l’on accorde à la détection précoce, la prise en charge revisitée de l’HTAP favorise l’introduction plus précoce de traitements d’association ciblant les multiples voies qui participent à la résistance vasculaire. Les résultats d’essais comparatifs confortent l’hypothèse voulant qu’il soit possible et bénéfique d’aller au-delà d’améliorations fonctionnelles mesurées par des paramètres tels que la distance parcourue au test de marche de 6 minutes.
Rédactrice médicale en chef : Dre Léna Coïc, Montréal, Québec
De nombreuses données, dont les résultats d’une nouvelle méta-analyse, semblent indiquer que le traitement efficace de l’hypertension artérielle pulmonaire (HTAP) prévient une aggravation clinique. Elles donnent aussi à penser que la protection relative est d’autant plus marquée que le traitement est amorcé plus tôt dans l’évolution de la maladie. Il en résulte une réorientation de la prise en charge de l’HTAP, étayée dans l’ensemble par la mise à jour publiée récemment des recommandations émanant du 5e Symposium mondial sur l’hypertension pulmonaire. Les communications présentées au congrès 2014 de l’ESC ont fait ressortir l’importance d’un diagnostic précoce de l’HTAP, l’objectif étant de maximiser le bénéfice associé aux options de traitement actuelles.
«Nous avons maintenant de solides preuves montrant que le traitement précoce améliore le pronostic à long terme de l’HTAP», soutient le Dr Nazzareno Galiè, directeur du Centre d’hypertension pulmonaire, Istituto di Cardiologia, Università di Bologna, Italie. Auteur principal du guide de pratique émanant du 5e Symposium mondial (Galiè et al. J Am Coll Cardiol 2013;62:D60-72), le Dr Galiè a souligné que le changement de paradigme quant à la détection et à la prise en charge de l’HTAP avait été rendu possible par des essais dotés de paramètres liés à la morbidité et à la mortalité.
Le plus marquant de ces essais a pris fin l’année dernière (Pulido et al. N Engl J Med 2013;369:809-18). Intitulé SERAPHIN, cet essai multicentrique au long cours a été le premier à utiliser l’effet du traitement sur la morbidité et la mortalité comme paramètre principal. Des patients atteints d’HTAP de classe fonctionnelle (CF) II ou III ont été randomisés de façon à recevoir une ou deux doses de macitentan, nouvel antagoniste des récepteurs de l’endothéline (ARE), ou un placebo. La majorité des patients recevaient un traitement de fond (inhibiteur de la phosphodiestérase de type 5 [PDE5] chez 61,4 % des sujets; prostanoïde oral ou en inhalation chez 5,4 % des sujets), mais une minorité importante (36,3 %) n’avait jamais été traitée.
Diminution de 45 %
de la morbidité et de la mortalité
Au cours de l’étude d’une durée moyenne de 2 ans, le macitentan à 10 mg/jour a été associé à une diminution de 45 % (p<0,001) de la mortalité et de la morbidité par rapport à un placebo, mais le bénéfice a été maximal chez les patients qui avaient amorcé le traitement à un stade précoce. Plus précisément, le risque de décès ou d’hospitalisation imputables à l’HTAP était 47 % plus faible chez les patients de CF II au départ que chez ceux de CF III (Figure 1).
Figure 1. SERAPHIN : le pronostic est meilleur chez les patients de CF II au départ que chez ceux de CF III
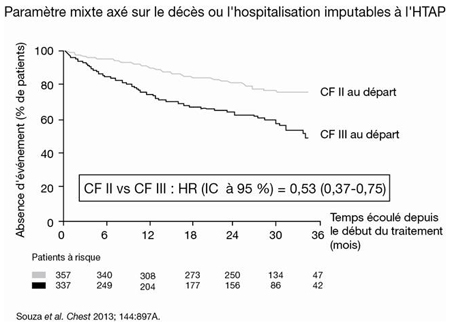
De plus, l’amélioration de la CF sous traitement dans l’essai SERAPHIN a été associée à une issue plus favorable : la diminution relative du risque d’événement clinique a atteint 60 % chez les patients de CF II au départ et de CF I ou II au terme de l’essai comparativement à ceux dont l’HTAP initialement de CF II ou III avait progressé vers une CF III ou IV (Figure 2).
Figure 2. SERAPHIN : amélioration de la CF et amélioration de l’issue clinique vont de pair
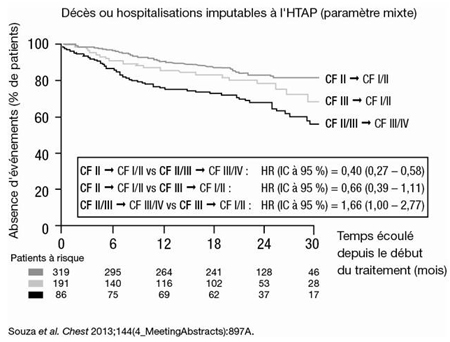
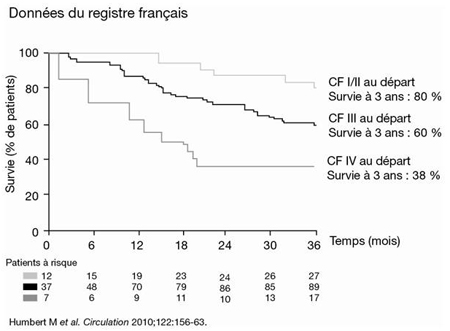
Ces résultats étaient attendus vu les données publiées antérieurement, notamment celles d’un registre français ayant montré que la survie à 3 ans était d’autant plus faible que la CF initiale était élevée (Humbert et al. Circulation 2010;122:156-63). Plus précisément, la survie à 3 ans passait de 80 % chez les sujets de CF I ou II à 38 % chez ceux de CF IV (Figure 3). Un registre britannique a généré des données similaires (Condiffe et al. Am J Respir Crit Care Med 2009;179:151-7).
Sur la foi de ces données et d’autres données, «le diagnostic précoce de l’HTAP devrait désormais être considéré comme un impératif», affirme le Dr Stephan Rosenkranz, médecin principal, Centre de cardiologie, Hôpital universitaire, Cologne, Allemagne. De l’avis de ce dernier, cet impératif passe par le dépistage de la maladie au sein des populations à risque, notamment les patients aux prises avec une maladie des tissus conjonctifs, une maladie cardiaque congénitale ou une maladie hépatique chronique. Les populations ciblées ne sont pas toutes exposées à un risque d’HTAP suffisant pour rendre le dépistage efficient, prévient-il, mais de nouvelles stratégies de dépistage – l’algorithme DETECT, par exemple (Coghlan et al. Ann Rheum Dis 2014;73:1340-9) – permettent de réduire la proportion de patients pour qui le médecin devrait demander un cathétérisme cardiaque droit aux fins de confirmation du diagnostic.
Figure 3. Lien entre CF et survie
Nouvel algorithme pour le dépistage précoce de l’HTAP
«L’algorithme DETECT est fondé sur le risque évalué selon six variables non échocardiographiques, lesquelles déterminent la nécessité d’une échocardiographie. Advenant la nécessité d’un tel examen, la cote de risque associée aux résultats permet d’évaluer la pertinence d’un cathétérisme», explique le Dr Rosenkranz. Une étude récente a révélé qu’en mettant l’algorithme DETECT en application, des chercheurs n’avaient raté que 4 % des diagnostics d’HTAP, contre 29 % lorsqu’ils avaient appliqué les critères de l’ESC/ERS. Les Drs Rosenkranz et Galiè s’attendent tous deux à une généralisation des stratégies de dépistage compte tenu de l’utilité d’un traitement précoce.
Dans le guide de pratique élaboré lors du 5e Symposium mondial, six agents sont proposés pour le traitement de première intention d’une HTAP de CF II : le macitentan, l’ambrisentan et le bosentan (trois ARE); le sildénafil et le tadalafil (deux inhibiteurs de la PDE); et le riociguat (inhibiteur de la guanylate cyclase soluble [GCs]). Chez les patients de CF III, l’époprosténol injectable par voie intraveineuse est aussi inclus. Soulignant l’absence de vastes études multicentriques qui pourraient générer des données sur les avantages relatifs des traitements commercialisés, le Dr Rosenkranz précise que le macitentan et l’époprosténol sont les seuls agents à être inscrits sur la liste en raison de leur effet démontré sur la mortalité et la morbidité permettant d’atteindre les objectifs du traitement. Auparavant, les agents utilisés dans le traitement de l’HTAP étaient homologués sur la foi d’un effet à court terme sur la distance parcourue au test de marche de 6 minutes (dTM6M).
«La dTM6M initiale a une valeur pronostique, mais nous avons maintenant suffisamment de preuves solides pour affirmer que la variation de la dTM6M sous traitement n’est pas corrélée avec l’issue à long terme et que ce n’est pas un paramètre utile pour évaluer l’efficacité du traitement», explique le Dr Galiè.
Une intervention précoce pourrait arrêter la maladie
L’amélioration fonctionnelle associée à une augmentation de la dTM6M était peut-être un objectif raisonnable dans l’HTAP avancée, mais les efforts déployés pour amorcer le traitement à un stade plus précoce de la maladie – lorsqu’il demeure possible d’arrêter la progression de la maladie, voire de la faire régresser – suscitent de plus en plus d’intérêt pour les agents qui améliorent l’issue clinique à long terme. Selon toutes probabilités, la majorité des essais portant sur le traitement de l’HTAP évalueront dorénavant l’effet bénéfique des agents sur des événements cliniquement pertinents pendant une période prolongée.
Les résultats de l’essai SERAPHIN ont solidement renforcé la possibilité d’obtenir de meilleurs résultats en intervenant plus tôt. Dans les faits, les résultats avaient tendance à être meilleurs lorsque le macitentan était utilisé seul à un stade précoce de la maladie plutôt que chez des patients dont la maladie était en progression, affirme le Dr Galiè. Plus précisément, on a observé une diminution de 77 % (p<0,001) des hospitalisations et des décès (paramètre mixte) chez les patients dont l’HTAP était de diagnostic récent vs une diminution de 62 % (p=0,026) chez les patients dont le diagnostic de l’HTAP remontait à plus de 6 mois mais qui n’avaient encore reçu aucun traitement. L’incidence des événements composant le paramètre principal mixte a diminué respectivement de 55 % et de 38 %.
«Les données à l’appui d’un effet plus marqué du traitement chez les patients dont la maladie vient d’être diagnostiquée soulignent l’importance d’amorcer le traitement le plus tôt possible», conclut le Dr Galiè.
Traitements de première intention
d’efficacité démontrée
Au chapitre du traitement initial, le Dr Olivier Sitbon, professeur titulaire de pneumologie, Hôpital Antoine Béclère, Université de Paris-Sud, France, affirme que plusieurs variables peuvent influer sur le choix d’un agent aux dépens d’un autre, mais quoi qu’il en soit, le macitentan est un choix d’efficacité démontrée sur la foi de l’essai SERAPHIN. En particulier, dit-il, il privilégierait le macitentan «lorsqu’un ARE est indiqué».
L’instauration précoce du traitement semble être la meilleure arme pour la maîtrise à long terme de l’HTAP, mais les experts s’entendent à l’unanimité pour dire qu’en cas de progression de la maladie, il faut intensifier les schémas de traitement rapidement en ajoutant un agent de classe différente. Cette nouvelle recommandation du guide de pratique publié récemment – qui représente un changement important – est compatible avec l’objectif de ralentir la progression de la maladie plutôt que de simplement en soulager les symptômes.
«L’administration séquentielle d’un traitement d’association pour l’atteinte des objectifs du traitement a été assortie d’une recommandation de grade 1A lors du 5e Symposium mondial, ce qui – je pense – reflète un changement de paradigme dans la prise en charge de l’HTAP», soutient la Dre Irene Lang, professeure titulaire de biologie vasculaire, École de médecine de Vienne, Autriche. Une fois la monothérapie instaurée, elle recommande de réévaluer le patient après 3 mois afin de repérer toute altération des indicateurs pronostiques tels que le profil hémodynamique, le résultat de l’épreuve d’effort cardio-pulmonaire, ou la morphologie du ventricule droit à l’échocardiographie. Comme d’autres experts, elle accorde une grande importance aux preuves montrant qu’une maîtrise retardée donne lieu à une aggravation de la maladie.
Une méta-analyse étaye
le traitement d’association
Le traitement d’association est aussi étayé par une méta-analyse récente que la Dre Alessandra Manes, Università di Bologna, a présentée au congrès (résumé 68). Regroupant 10 essais publiés depuis 2006, cette méta-analyse a fait ressortir une diminution de 14 % de la mortalité sous traitement d’association, par rapport à la monothérapie de fond; cette diminution n’a pas atteint le seuil de significativité statistique, mais les chercheurs ont aussi observé une diminution de 51 % de l’aggravation clinique qui, elle, était significative (p<0,001).
«Les résultats de la méta-analyse objectivent une réduction uniforme et statistiquement significative de l’aggravation clinique chez les patients recevant l’association, comparativement aux patients recevant une monothérapie», souligne la Dre Manes.
Le meilleur traitement d’association n’a pas été établi. Certes, il est logique de supposer que l’association de deux agents dotés de modes d’action distincts permettrait de mieux maîtriser la maladie, mais peu d’études ont comparé directement des traitements d’association. La plupart des données à l’appui d’un traitement d’association proviennent d’essais qui visaient à évaluer l’effet de l’ajout d’un agent au schéma de fond en cours. C’est ainsi qu’ont été évalués l’ajout d’un ARE à un inhibiteur de la PDE5 et celui d’un prostanoïde oral à un ARE. Là encore, seules quelques études comportaient un paramètre axé sur la morbidité et la mortalité. La seule association considérée comme contre-indiquée est celle du riociguat et d’un inhibiteur de la PDE5.
Une seule association contre-indiquée
«On a dû mettre fin prématurément à une étude sur l’association du riociguat et du sildénafil en raison d’un taux inacceptable d’effets indésirables», souligne le Dr Galiè. Dans l’essai pivot sur le riociguat, qui avait pour objectif d’évaluer l’effet de cet agent sur la dTM6M à 12 semaines (Ghofrani et al. N Engl J Med 2013;369:330-40), il était permis de l’associer à un ARE ou à un prostanoïde en traitement de fond, mais pas à un inhibiteur de la PDE5.
Le moment idéal pour l’instauration d’un traitement d’association n’a pas encore été établi. Plusieurs experts présents au congrès ont fait référence aux objectifs du traitement. Lorsque la maladie est avancée, l’objectif peut être une simple amélioration fonctionnelle, mais on essaie de plus en plus de repérer des indicateurs fiables d’une stabilisation de la maladie, comme la préservation de l’index cardiaque ou d’autres paramètres hémodynamiques. Nous avons besoin de stratégies standardisées pour repérer les patients dont la maladie en progression doit être traitée plus énergiquement, au besoin en passant d’une bithérapie à une trithérapie.
«Fait digne de mention, la plupart de ces associations ont été très bien tolérées lors des essais cliniques», affirme la Dre Lang. Cette dernière ne prescrirait pas d’emblée un traitement d’association à des patients qui semblent bien aller en réponse à un agent seul, mais elle suit de près les essais en cours qui évaluent les traitements d’association, même à un stade précoce. Les données toujours plus nombreuses à l’appui d’un traitement d’association précoce s’accompagnent de l’hypothèse, fort logique, voulant que l’association d’agents dotés de modes d’action distincts maîtrise mieux la progression de la maladie.
Conclusion
Les résultats d’essais montrant que les traitements actifs peuvent, à long terme, atténuer la morbidité et la mortalité associés à l’HTAP ont modifié les stratégies de soins de référence. À en juger par les données que de nombreux conférenciers ont résumées au congrès, l’issue à long terme de l’HTAP s’améliore lorsqu’on intervient tôt. La nécessité d’une détection précoce de l’HTAP, notamment par le dépistage de la maladie au sein des populations à risque élevé, s’en trouve ainsi renforcée. Au nombre des agents que l’on peut choisir pour le traitement de première intention de l’HTAP, on compte maintenant des agents ayant fait la preuve, lors d’essais avec randomisation au long cours, qu’ils peuvent ralentir l’aggravation clinique plutôt que de simplement procurer une amélioration fonctionnelle. Le traitement axé sur des objectifs précis devient alors intéressant. Un agent seul peut suffire à maîtriser les symptômes et à ralentir la progression s’il est instauré chez des patients de CF II, mais il apparaît de plus en plus important de passer rapidement à une association lorsque la monothérapie ne suffit plus à arrêter la progression.