Comptes rendus
London Health Sciences Centre
Le présent compte rendu est fondé sur des données médicales présentées lors d'un congrès de médecine reconnu ou publiées dans une revue avec comité de lecture ou dans un commentaire signé par un professionnel de la santé reconnu. La matière abordée dans ce compte rendu s'adresse uniquement aux professionnels de la santé reconnus du Canada.
PERSPECTIVE PROFESSIONNELLE - L’heure est au guide de pratique - Point de vue régional sur les preuves et les changements qui en découlent
mai 2013
Sous la direction de :
Dennis Humen, MD, FRCPC
Cardiologue
London Health Sciences Centre
Professeur titulaire de médecine
University of Western Ontario
London (Ontario)
Introduction
Au London Health Sciences Center (LHSC), nous avons recours à un arbre décisionnel pour le choix du traitement antiplaquettaire dans le cadre de la prise en charge d’un syndrome coronarien aigu (SCA). Dans cet algorithme, dont l’objectif est de réduire le risque d’événement cardiovasculaire (CV) majeur, nous remplaçons le traitement de référence antérieur (clopidogrel + AAS) par l’un ou l’autre des nouveaux antiplaquettaires lorsque ces derniers sont indiqués. On y précise notamment dans quels cas le prasugrel et le ticagrelor doivent être utilisés pour conférer une protection supplémentaire contre les événements CV majeurs. À en juger par les résultats des essais cliniques d’envergure qui ont motivé une mise à jour des recommandations, les nouvelles recommandations ouvrent la porte à des gains cliniques découlant d’un effet antiplaquettaire plus marqué et, dans certains cas, d’un risque moindre de décès. Ces gains s’accompagnent d’un risque faible et acceptable d’hémorragie majeure ou mineure. Comme il est fondamentalement important de désactiver les plaquettes pour modifier l’évolution naturelle d’un SCA, on doit forcément optimiser le traitement antiplaquettaire si l’on aspire à améliorer le pronostic. Précisons enfin que le nouveau protocole est compatible avec la mise à jour des recommandations nationales.
Traitement de référence antérieur :
une amélioration s’imposait
Pendant plus de 10 ans, la bithérapie antiplaquettaire clopidogrel + AAS a été la norme dans la prise en charge des SCA. Le taux d’événements CV chez les patients ayant subi un SCA demeurait toutefois assez élevé. Lors de l’essai phare CURE, la bithérapie clopidogrel + AAS a été associée à un infarctus du myocarde (IM) récidivant, à une occlusion artérielle persistante ou à un décès d’origine CV chez 10 % des sujets même si le recours à la bithérapie a permis de diminuer le risque de 20 % par rapport à l’AAS seul1. Cette étude a été réalisée chez des patients ayant subi un IM sans sus-décalage du segment ST (NSTEMI). Lors de l’essai CLARITY-TIMI 28, qui ciblait plutôt des patients ayant subi un IM avec sus-décalage du segment ST (STEMI), le risque résiduel de décès, d’AVC ou d’IM s’élevait à 9 % dans le groupe clopidogrel + AAS malgré une diminution de 31 % du risque d’événement CV majeur par rapport à l’AAS seul2.
Depuis le jour où ces études ont fait de la bithérapie clopidogrel + AAS le traitement de référence des SCA, deux essais d’envergure sur les SCA ont prouvé qu’un traitement antiplaquettaire plus efficace pouvait réduire davantage le risque CV. Dans l’un de ces essais, le ticagrelor était administré à tous les patients en proie à un SCA qui se présentaient à l’hôpital3. Dans l’autre essai, le prasugrel était administré à des patients en proie à un SCA qui étaient censés subir une intervention coronarienne percutanée (ICP)4. Les données de ces essais nous permettent d’envisager de meilleurs résultats qu’avec le traitement de référence antérieur clopidogrel + AAS.
Dans le cadre de l’essai TRITON TIMI-38, 13 608 patients en proie à un SCA qui devaient subir une ICP ont été randomisés de façon à recevoir soit une dose d’attaque de prasugrel (60 mg) suivie d’une dose d’entretien de prasugrel (10 mg/jour), soit une dose d’attaque de clopidogrel (300 mg) suivie d’une dose d’entretien de clopidogrel (75 mg/jour). Les deux groupes ont reçu de l’AAS. Environ 25 % des SCA étaient des STEMI; les autres étaient des NSTEMI.
Par comparaison au clopidogrel, le prasugrel a diminué de 19 % le risque de survenue d’un événement compris dans le paramètre mixte (mort imputable à un événement CV, IM ou AVC) (HR 0,81; p<0,001). Sous prasugrel, le risque d’hémorragie majeure a augmenté de 32 % (HR 1,32; p=0,03) par rapport au clopidogrel. Il n’y avait toutefois aucune différence sur le plan de la mortalité. Les auteurs ont conclu qu’il fallait soupeser la protection accrue contre les récidives ischémiques en regard du risque hémorragique accru, mais des analyses post hoc ont permis d’orienter la sélection des candidats.
Dans l’essai PLATO, tous les sujets admis à l’hôpital pour un SCA ont été randomisés sans égard à l’intervention qu’ils allaient subir ou au traitement antiplaquettaire qu’ils avaient reçu antérieurement. Le groupe expérimental recevait une dose d’attaque de ticagrelor (180 mg), puis une dose d’entretien de ticagrelor (90 mg 2 fois/jour), tandis que le groupe de comparaison recevait une dose d’attaque de clopidogrel (300 ou 600 mg), puis une dose d’entretien de clopidogrel (75 mg/jour). Les deux groupes ont reçu de l’AAS. Environ 37 % des 18 624 patients randomisés avaient eu un STEMI et les autres, un NSTEMI.
Par rapport au clopidogrel, le ticagrelor a diminué de 16 % le risque de survenue d’un événement compris dans le paramètre mixte (décès d’origine vasculaire, IM ou AVC) (HR 0,84; p<0,001). Sur le plan des hémorragies majeures totales, l’écart entre les deux groupes n’a pas atteint le seuil de significativité statistique (11,6 % vs 11,2 %; p=0,43). Fait unique dans un essai sur des antiplaquettaires, le ticagrelor a été associé à une diminution de 16 % (HR 0,84; valeur nominale de p<0,001) de la mortalité toutes causes confondues.
Mise en application des nouvelles données
Les protocoles de traitement antiplaquettaire pour les patients en proie à un SCA devraient nous permettre d’améliorer les résultats si l’on en juge par les essais PLATO et TRITON-TIMI 38. Si l’administration d’AAS s’impose d’emblée dans tous les SCA, le choix du deuxième antiplaquettaire dépend du diagnostic, de la stratégie d’intervention et des caractéristiques du patient. Plusieurs organismes importants ont actualisé leurs recommandations de traitement antiplaquettaire en cas de SCA à la lumière des résultats des essais PLATO et TRITON-TIMI 38, mais il demeure approprié que chaque région ou établissement formule ses propres recommandations en raison des différences d’une région ou d’un hôpital à l’autre quant à l’organisation des soins pour les SCA.
Dans les centres régionaux, y compris le LHSC, les résultats des essais PLATO et TRITON-TIMI 38 peuvent être appliqués directement. En cas de NSTEMI, le ticagrelor est devenu le partenaire idéal de l’AAS dans la bithérapie antiplaquettaire, mais il y a d’importantes exceptions, notamment les patients déjà sous anticoagulant ou ayant des antécédents d’hémorragie intracrânienne (Figure 1). Dans les cas où le ticagrelor ne convient pas, le clopidogrel demeure le partenaire idéal de l’AAS. Chez les patients qui reçoivent déjà du clopidogrel mais chez qui le ticagrelor serait approprié selon l’algorithme, le traitement peut être changé.
Figure 1. LHSC : Algorithme pour le traitement antiplaquettaire d’un SCA
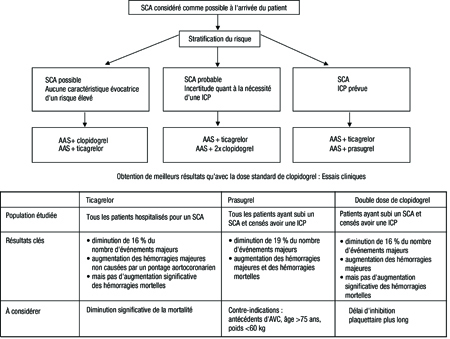
Chez les patients en proie à un STEMI qui doivent subir une ICP, le prasugrel s’est révélé plus efficace que le clopidogrel en association avec l’AAS dans le cadre d’une bithérapie antiplaquettaire avec l’AAS, mais le ratio bénéfice:risque variait dans les divers sous-groupes de la population de l’essai pivot, ce qui a donné lieu à d’importantes exceptions. Ainsi, non seulement le clopidogrel demeure-t-il le partenaire idéal de l’AAS chez les patients déjà sous anticoagulant ou les patients ayant déjà reçu un fibrinolytique, mais aussi chez les patients de plus de 75 ans, les patients dont le poids est inférieur à 60 kg et les patients ayant des antécédents d’ICT ou d’AVC. Chez ces sujets, les données semblent indiquer que le risque accru d’hémorragie majeure l’emporte sur l’avantage clinique d’une diminution relative des événements CV.
Pertinence d’un nouvel algorithme dans les
centres régionaux
À en juger par les données objectives voulant que les nouveaux antiplaquettaires puissent améliorer l’issue clinique d’un SCA, la prise en charge devrait être adaptée, mais cette adaptation n’est pas obligatoire. Compte tenu des disparités importantes d’une région à l’autre dans la prise en charge d’un SCA, principalement imputables à la variabilité des ressources – comme la proximité des équipes d’intervention rapide et le temps qui s’écoule avant l’entrée en salle de cathétérisme –, on doit adapter les recommandations thérapeutiques aux réalités régionales. Les centres régionaux doivent tenir compte de ces variables avant de recommander un traitement, mais ils ne doivent pas pour autant rater l’occasion d’utiliser des schémas antiplaquettaires plus efficaces. Les habitudes de pratique dans les centres régionaux devraient s’appliquer aux hôpitaux communautaires, que le transfert des patients soit monnaie courante ou non.
Les nouvelles recommandations en vigueur au LHSC reposent sur plusieurs hypothèses qui ne s’appliquent pas forcément aux centres communautaires avoisinants. Par exemple, l’obtention de meilleurs résultats avec le prasugrel chez un patient en proie à un STEMI censé subir une ICP passe forcément par la possibilité de réaliser une ICP. Cela dit, l’algorithme actualisé repose sur des données concluantes et délimite avec précision les cas où l’association clopidogrel + AAS ne doit plus être considérée comme la norme.
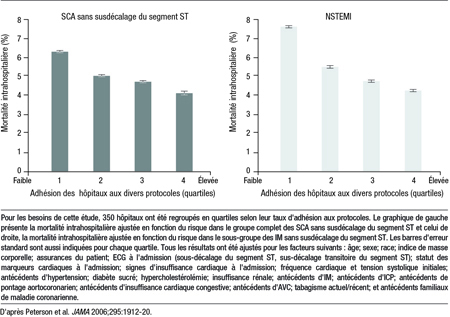
De solides données nous permettent de conclure que le recours à des stratégies plus modernes chez les sujets appropriés améliore l’issue clinique des SCA et peut même diminuer la mortalité. Dans la prise en charge des SCA, la mise en application de recommandations thérapeutiques a été associée à une amélioration statistiquement significative des résultats. Dans le cadre d’une étude d’observation qui regroupait 350 centres universitaires et non universitaires, à chaque augmentation de 10 % de l’adhésion aux recommandations factuelles correspondait une diminution de 10 % de la mortalité intrahospitalière (Figure 2)5.
Figure 2. Association entre le taux d’adhésion des hôpitaux aux protocoles et la mortalité intrahospitalière
Conclusion
Les stratégies antiplaquettaires de première intention dans la prise en charge des SCA ont été révisées. Le ticagrelor et le prasugrel, deux nouveaux agents, nous donnent une bonne occasion d’améliorer les résultats par rapport au clopidogrel lorsque l’un ou l’autre de ces agents est associé à l’AAS. Chez les patients en proie à un NSTEMI, pour autant qu’ils aient été bien sélectionnés, le ticagrelor est plus avantageux que le clopidogrel et peut même réduire la mortalité. Le LHSC a formulé ses recommandations expressément pour permettre à ses médecins de repérer ces occasions dans le cadre d’un algorithme facile à appliquer.
Questions et réponses
Q : Que pensez-vous du ratio bénéfice:risque des nouveaux antiplaquettaires dans le contexte de l’algorithme que l’on a actualisé pour diminuer le risque de thrombose tout en maintenant un taux acceptable d’hémorragies?
R : L’accroissement du risque hémorragique associé au ticagrelor est très faible et est acceptable compte tenu de la baisse de mortalité que l’on obtient par rapport au clopidogrel. Le risque hémorragique imputable au prasugrel est plus élevé qu’avec le ticagrelor, mais il serait acceptable si l’on pense que le ticagrelor ou le clopidogrel ne seront peut-être pas efficaces.
Q : Les essais qui ont motivé l’actualisation des recommandations comparaient des antiplaquettaires dans différents sous-groupes de patients. Pourquoi, à votre avis, était-il important de prouver la supériorité du prasugrel ou du ticagrelor sur le clopidogrel dans différents types de SCA (STEMI, NSTEMI, angor instable, etc.)?
R : Le clopidogrel a des lacunes thérapeutiques, et l’on cherche à améliorer l’efficacité du traitement avec les nouveaux agents. Dans le cas du ticagrelor, on a observé une baisse de la mortalité.
Q : Que pensez-vous des éventuels effets indésirables des nouveaux antiplaquettaires compte tenu des meilleurs résultats qu’ils permettent d’obtenir?
R : Les effets indésirables sont peu fréquents et nécessitent rarement l’arrêt du traitement.
Q : L’algorithme comporte des points de décision qui n’y étaient pas lorsque tous les patients recevaient du clopidogrel et de l’AAS. Que doit-on faire pour améliorer les résultats?
R : L’idéal est d’appliquer l’algorithme dans un cadre de gestion du chemin clinique.
Références
1. Yusuf et al. Effects of clopidogrel in addition to aspirin in patients with acute coronary syndromes without ST-segment elevation. N Engl J Med 2001;345(7):494-502.
2. Sabatine et al. Addition of clopidogrel to aspirin and fibrinolytic therapy for myocardial infarction with STsegment elevation. N Engl J Med 2005;352(12):1179-89.
3. Wallentin et al. Ticagrelor versus clopidogrel in patients with acute coronary syndromes. N Engl J Med 2009;361(11):1045-57.
4. Wiviott et al. Prasugrel versus clopidogrel in patients with acute coronary syndromes. N Engl J Med 2007;357(20):2001-15.
5. Peterson et al. Association between hospital process performance and outcomes among patients with acute coronary syndromes. JAMA 2006;295(16):1912-20.